こんばんは。仙台空港北クリニック院長の蒲生俊一(医学博士 / 呼吸器専門医)です。
※当記事は文末「参考文献」を根拠としています
睡眠時無呼吸症候群とは、文字通り夜寝ているときに呼吸が10秒以上止まる病気です。
「突然死する」と聞いたことがあるかも知れませんが、睡眠時無呼吸症候群が影響して心筋梗塞を来したりして、最悪の場合突然死する人がいるのは事実です。またその他にも、睡眠時無呼吸症候群が様々な疾患を悪化させる事がわかってきております。
睡眠時無呼吸症候群の我が国での推定患者数は200万人以上と言われており1,2、「現代病の一つである」と言ってもよいかも知れません。
また、「大きないびき」が特徴の一つではありますが、いびきが出ない患者さんもいますし、子供の場合は発達障害につながる事も知られており3、大変注意すべき疾患です。
睡眠は食事と並んで人間にとって最も大切な営みです。とりわけ、運転系の仕事(長距離ドライバーや重機取扱者)をされている方などは特に、睡眠時無呼吸症候群について知ってほしいと思います。
睡眠の質が改善することで人生は確実に豊かになりますので、一緒に勉強してまいりましょう。
長くなりますので、今回は睡眠時無呼吸症候群という病気の概要について解説します。診断方法や治療法はそれぞれ個別の記事を作成します。
睡眠時無呼吸症候群の主症状は日中の耐えがたい眠気
睡眠時無呼吸症候群(SAS)の主な症状は大きないびきですので、同じ屋根の下に暮らしている人ならすぐに気づくと思います。恋人や夫婦で同じベットで寝ていれば気づかないことはまずないと思いますし、手抜き工事で社会問題化した某アパートのような壁の薄い建物なら、隣に住んでいる人がクレームを入れたくなるくらい大きないびきです。
しかし、患者自身が自分でいびきに気づくケースや稀だし、後述するCSASというタイプの睡眠時無呼吸症候群はいびきがあまり出なかったりします。従って、
「あれ?俺って睡眠時無呼吸症候群なのかな?」
と疑う人はまずいないでしょう。ではどうしたら気づく事が出来るのか。
- 日中の耐えがたい眠気
- 集中力の欠如
- 眠りの浅さ(夜中に頻繁に起きる)
- 頻尿
- 起床後の頭痛
基本的にはこの5つです。中でも「日中の耐えがたい眠気」は誰もが気付くことができる自覚症状ですので、睡眠時間を7時間以上とっているにもかかわらず、毎日のように眠気を感じるようなら一度呼吸器内科に相談に行くことをおすすめします。
余談ですが、眠気が重大な事故原因となるトラックドライバーを束ねている「全日本トラック協会」では、睡眠時無呼吸症候群の対策マニュアルの作成や定期的なセミナーの開催、医療機関でのスクリーニング検査の半額の助成を行っています。
心臓病や脳の病気とSASには深い関係あり!死亡例も報告
少し小難しくて眠たくなるかも知れませんが、睡眠時無呼吸症候群(SAS)は血管の病気(特に心臓や脳などの血管)と関係性が非常に深いという、大事な話をさせていただきます。
SASに合併頻度が高い心臓や脳血管疾患の代表的なものとしては、
- 高血圧症
- 不整脈
- 狭心症や心筋梗塞などの虚血性心疾患
- 肺高血圧症
- 心不全
- 脳出血、くも膜下出血、脳梗塞など脳血管疾患
これらがあげられますが、SASがこれらの疾患の増悪因子となる事が知られているだけでなく、場合によっては心不全や脳血管疾患などの合併によって逆にSASの状態も悪くなるという、負のスパイラルに陥る可能性すらあると考えられております。
- 睡眠(≒SAS)が悪くなると心臓や脳血管疾患が悪くなる
- 心臓(心不全など)や脳血管疾患などが悪くなると睡眠(≒SAS)が悪くなる
上記の①と②が逆、つまり、最初に心不全や脳血管疾患などを患ってから睡眠時無呼吸症候群(SAS)を合併する人もいますので、心不全や脳血管疾患が見つかったならSASを引き起こしていないか注意を払うべきだし、逆にSASが見つかった場合は心臓や脳血管の疾患を今後合併する可能性には要注意で、既にこれら基礎疾患を合併している場合はそのコントロールが悪化しないかをつぶさに診ていく必要があります。
そして、両者に罹患している場合はあなどれない確率で突然死を迎えてしまうことになりかねません。
治療介入によって改善が見込めるが、現実は多くが未診断
逆に、SASを早めに診断し、治療介入によって問題ない水準まで無呼吸の程度を減少させる事ができれば、死に至るような状況を招くリスクをSASのない人と同程度まで下げられる事が知られております5。
つまり、SASは放置すると大変に恐ろしい結果を招く病気ですが、と同時に治療によって対処する事が可能な病気です。
しかしながら、我が国における推定患者数200万人に対し、本来であれば治療の対象となる方の85%が診断されておらず、リスクが野放しになっている状況と言われております1,2。
少しでも気になる場合は積極的に検査を行い、診断が確定し次第治療を行う事が大切です。
患者の9割が「閉塞性」睡眠時無呼吸症候群(OSAS)
睡眠時無呼吸症候群は3つに分類されますのでそれぞれ説明していきます。
- 閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea Syndrome)
- 中枢性睡眠時無呼吸症候群(Central Sleep Apnea Syndrome)
- 複合型睡眠時無呼吸症候群(Complex Sleep Apnea Syndrome)
※Sleep (睡眠) Apnoea (無呼吸) Syndrome (症候群)
まず最初は閉塞性睡眠時無呼吸症候群(OSAS)を紹介します。いわゆる睡眠時無呼吸症候群とは主に閉塞性睡眠時無呼吸症候群を指し、SAS全体の9割がOSASと言われています。
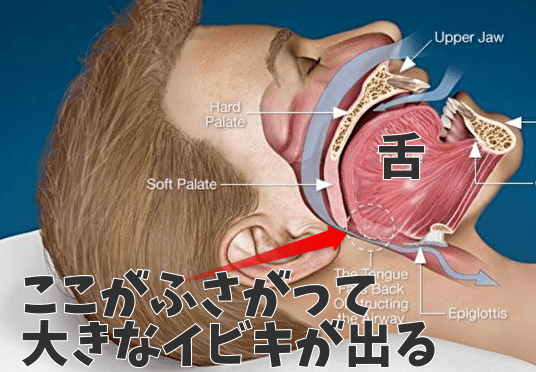
閉塞性(へいそくせい)と名付けられているとおり、鼻とノドが合流するあたり(上記の赤矢印あたり。上気道とも言います)の空気の通り道が狭くなってしまい、主に空気を吸う時に大きな音(いびき)が出てしまいます。
OSASの原因は肥満だけではない
上気道が狭くなる原因は、
- 肥満に伴う上気道軟部組織への脂肪沈着
- 扁桃肥大(子供に多い)
- 巨舌症
- 小顎症(日本人に多い)
- 鼻中隔彎曲症
- アデノイド(のどちんこの裏側)肥大
などが主な原因ですが、日本人の場合、OSASの30%前後が肥満体ではない、つまりアゴの形状だったり舌の大きさが原因でOSASになってしまいますので、「痩せてるからOSASではない」と決めつけないでほしいのです。
OSASの死亡率
閉塞性睡眠時無呼吸症候群(OSAS)の予後に関しては、上でも出てきましたがこの文献が参考になるかと思います。
未治療のOSA患者246名を対象にした8年間の追跡研究によれば,無呼吸指数 (AI) > 20の群の生存率は63%4
※AIは睡眠7時間あたりの無呼吸の回数を1時間に割り戻した数値のこと
分かりやすい言い方に直すとこう↓なります。
「10秒以上呼吸が停止する回数が睡眠1時間あたり20回以上の人が、まったく治療を行わずに放っておくと、8年後に生きている人は63%程度」
この「生存率63%」という数値がイメージしにくい場合は、例えば、国内における最新2019年のがん統計ではステージⅢの乳癌の5年生存率が75%6ですので、
「ステージⅢの乳癌より無治療の睡眠時無呼吸症候群のほうが生存率が低い」
と言えば、SASが決して軽く考えてよい病気でない事はイメージ頂けますでしょうか。
ただし、SASは適切な治療を行う事によってSASが無い人と同程度までリスクを下げられる5事がわかっている病気ですので、早期に診断を受け、呼吸器内科などに月一回程度受診し適切にコントロールされていれば、過度に心配するには及びません。診断されることなく放置されたまま過ごす事が恐ろしい結果を招くのです。
OSASは男性比が高く小児での重症例もあるので注意
閉塞性睡眠時無呼吸症候群(OSAS)は、男女比は2 : 1で男性のほうが2倍程度多いとされております7。患者数が200万人だと仮定したら女性が60万人くらいいるという計算になりますので、決して「男性の病気」ではありません。
また、小児でもOSASになります。死亡例は多くないですがしっかりとした睡眠をとれないことによって、
- 成長障害
- 漏斗胸
- ADHD(注意欠陥・多動性障害)
- 知能指数(IQ)低下
などの弊害を招くことが分かっています3。
「いびきがしないタイプ」の睡眠時無呼吸症は神経伝達の不全が原因
「いびきがしない」と言い切ってしまうと語弊がありますが、上記に説明してきた一般的な閉塞性睡眠時無呼吸症候群(OSAS)とは別に、
中枢性睡眠時無呼吸症候群(CSAS)
Central (中枢性) Sleep (睡眠) Apnoea (無呼吸) Syndrome (症候群)
というタイプの睡眠時無呼吸症候群があります。女性および65歳以下の男性では重篤な程度のCSASは見られず、高齢の男性に発症しやすい病気です。CSASは上気道が狭くなるわけではなく、呼吸をコントロールしている中枢神経(脳)が機能不全を起こし、呼吸をする筋肉への命令がうまく伝達されない事で起こる無呼吸の事を言います。
【OSAS (閉塞性)】
= 呼吸をしようとはしているが気道が狭くて止まる
→ いびきが出る
【CSAS (中枢性)】
= そもそも呼吸をしようとしない
→ いびきは出ない事が多い
したがって、CSASが直接的な原因で大きないびきが出ることはあまりありませんので、本人はもちろんのこと、同居家族でさえ気づくことがなかなか難しく、閉塞性睡眠時無呼吸症候群(OSAS)より見つかりにくいという点で非常にやっかいな病気です。
睡眠時無呼吸症候群の10%、あるいは25%はCSASと言われたりしておりますが、統一的な見解は得られておりません。
CSAS (中枢性) の原因は脳血管系疾患や心不全、腎不全が主
中枢性睡眠時無呼吸症候群(CSAS)は、脳卒中や心血管疾患を患っている患者さんの21から40%が併発していると報告されています2。
上でも書いた通り、CSASの場合は脳からの呼吸をしろという命令がうまく伝わらない事が原因で起こります。重症のCSASは高齢男性(65歳以上)の5%程度に認められるとされています8。
必ずしも肥満が原因で起こるものではありませんので、やせ型の方でも注意が必要です。
チェーンストークス呼吸
中枢性睡眠時無呼吸症候群(CSAS)に関連する特殊な呼吸のパターンとして、チェーンストークス呼吸(CSR)というものがあります。
チェーンストークス呼吸は、10秒以上(数十秒)無呼吸が続いたのちに呼吸を再開し、1回の呼吸あたりの換気量が徐々に増加し逆に過換気状態となり、換気量がMAXまで到達すると今度は大きく換気量が減少し、再び数十秒間の無呼吸に陥るというサイクルが続きます。
※別名「交代性無呼吸」とも呼ばれています
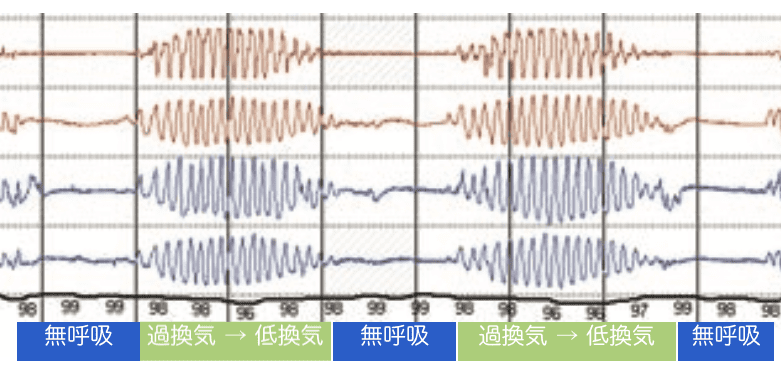
脳血管疾患や心不全、腎不全が原因で起こると言われており、チェーンストークス呼吸を伴うCSAS合併の心不全患者では、これらを合併しない心不全患者に対し死亡リスクが2.14倍になってしまうとされています9。
OSASとCSASが併存する複合型睡眠時無呼吸症候群
最後に紹介するのが閉塞性睡眠時無呼吸症候群(OSAS)と中枢性睡眠時無呼吸症候群(CSAS)の併合型である、複合型睡眠時無呼吸症候群(Complex Sleep Apnea Syndrome)です。Comp SASと言ったりします。
OSASの患者の一定数でCSASの合併が見られますが、標準的な治療(CPAP)を行うことで数ヶ月以内に閉塞性の無呼吸(OSAS)のみならず中枢性無呼吸(CSAS)も多くの場合で消失すると言われており10、まずはCPAPを継続する事が重要です。

複合型睡眠時無呼吸症候群(Comp SAS)の詳細な原因は分かっておりませんが、OSASへCPAP治療を行った事で急激な肺の伸展が起こり、これに対しての神経反射による呼吸抑制が起こる為ではないかという説や、心不全などによりもともと閉塞性無呼吸(OSAS)だけでなく中枢性無呼吸(CSAS)も合併しており、CPAPによって閉塞性無呼吸が改善した結果、中枢性無呼吸が表面化したのではないか、という説などが推定されています2。
まとめ
睡眠時無呼吸症候群は大きく3つのタイプに分かれますが、いずれも心臓や脳の血管の病気を併発してしまう可能性が非常に高く、最悪の場合は心筋梗塞や脳梗塞などによって死に至ってしまう事もある大変怖い病気です。
太った男性に限定される病気ではなく、女性だけでも国内の患者数は50万人を越えると推定されていて、さらには小児でも発症する事が報告されています。
大きないびきをかくのが特徴の一つですが、いびきをかく事が少ない中枢性睡眠時無呼吸症候群(CSAS)は夫婦間でさえ気づくことができず、ある日突然他界してしまうこともありますので、
- 血管の病気(高血圧も含む)を持っていたら睡眠時無呼吸症候群合併の可能性は必ず頭に入れておく
- 7時間程度寝ていても日中やたら眠い場合はSASがないか検査して確かめる事が重要
この2つは覚えておいていただきたいと思います。
睡眠時無呼吸症候群は治療によって改善が見込める病気です。また診断の為の検査についても、簡易型であれば自宅で可能であり、特に苦痛などを伴うものでもありません。心当たりがある場合は気兼ねなくご相談ください。
以上
参考文献
- 1.睡眠呼吸障害研究会. 成人の睡眠時無呼吸症候群 診断と治療のためのガイドライン. 日本呼吸器学会; 2005.
- 2.日本循環器学会, 日本呼吸器学会, 日本呼吸ケア・リハビリテーション学会, et al. 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン. 循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン. Accessed November 28, 2012. https://www.j-circ.or.jp/cms/wp-content/uploads/2020/02/JCS2010momomura.h.pdf
- 3.Sateia MJ. International Classification of Sleep Disorders-Third Edition. Chest. Published online November 2014:1387-1394. doi:10.1378/chest.14-0970
- 4.He J, Kryger M, Zorick F, Conway W, Roth T. Mortality and apnea index in obstructive sleep apnea. Experience in 385 male patients. Chest. 1988;94(1):9-14. https://www.ncbi.nlm.nih.gov/pubmed/3289839
- 5.Marin JM, Carrizo SJ, Vicente E, Agusti AG. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. The Lancet. Published online March 2005:1046-1053. doi:10.1016/s0140-6736(05)71141-7
- 6.公益財団法人がん研究振興財団. がんの統計 ’19. 国立がん研究センターがん情報サービス; 2019. https://ganjoho.jp/data/reg_stat/statistics/brochure/2019/cancer_statistics_2019.pdf
- 7.Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The Occurrence of Sleep-Disordered Breathing among Middle-Aged Adults. N Engl J Med. Published online April 29, 1993:1230-1235. doi:10.1056/nejm199304293281704
- 8.Bixler E, Vgontzas A, Ten H, Tyson K, Kales A. Effects of age on sleep apnea in men: I. Prevalence and severity. Am J Respir Crit Care Med. 1998;157(1):144-148. doi:10.1164/ajrccm.157.1.9706079
- 9.Javaheri S, Shukla R, Zeigler H, Wexler L. Central sleep apnea, right ventricular dysfunction, and low diastolic blood pressure are predictors of mortality in systolic heart failure. J Am Coll Cardiol. 2007;49(20):2028-2034. doi:10.1016/j.jacc.2007.01.084
- 10.Dernaika T, Tawk M, Nazir S, Younis W, Kinasewitz G. The significance and outcome of continuous positive airway pressure-related central sleep apnea during split-night sleep studies. Chest. 2007;132(1):81-87. doi:10.1378/chest.06-2562

