おはようございます。仙台空港北クリニック院長の蒲生俊一(医学博士 / 呼吸器専門医)です。
※当記事は文末「参考文献」を根拠としています
新型コロナウイルスに感染して症状が悪化すると肺炎を併発することはご存じだと思いますが、メディアなどでは「新型肺炎」と表記されるだけなので、
「え?新型の肺炎なの?今までなかったタイプってこと?怖い!」
とイタズラに恐怖心だけが大きくなってしまいます。
恐怖はストレスを呼び、かえってストレスによって体調を崩す方もいらっしゃると思いますので、これから2回に分けて新型肺炎の中身について一緒に勉強してまいりましょう。
今回の記事では新型肺炎の初期に現れてくる「すりガラス状の影」について解説します。
新型コロナをウイルス感染の重症化例では進行が急激で、急性呼吸窮迫症候群(ARDS)などにおちいり命の危機にひんしてしまう事があります 1, 2, 3)。従って、初期の段階ですりガラス影を的確に見抜き早期の診断確定につなげ、重症化リスクを出来る限り下げる事がとても大切になります。
しかしながら、この新型コロナ感染の特徴をよく知っている医師でないと、例え高性能のCT検査装置を使ったとしても新型肺炎のわずかな所見を見逃してしまいかねません。この記事ではそんなちょっと怖い話をしようと思います。
ARDSとは、肺の炎症などにより呼吸不全が急速に進行し、そのままだと死に至るリスクが極めて高い状態です。多くが人工呼吸器などを含めた集中治療を必要とします。
文献 1) より、新型コロナウイルス感染症の一般的な経過。ついに国が発行する文書にまでいらすとやが
文献2) より、新型コロナウイルス肺炎でARDSに陥った症例の画像経過
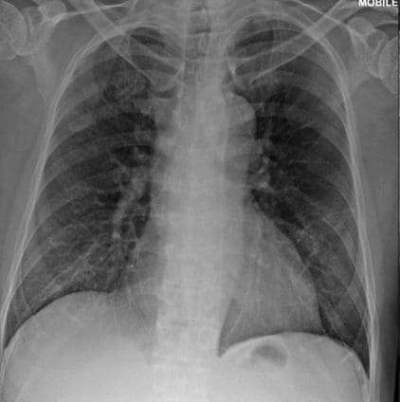
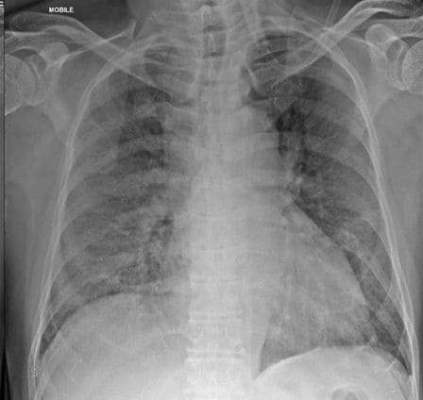
(この時点で人口呼吸器装着)
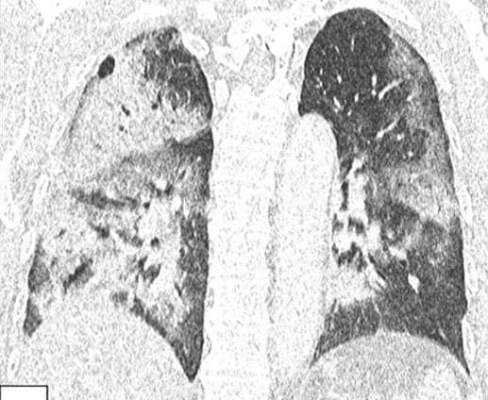
新型コロナウイルス肺炎の初期像「すりガラス影」とは?
新型コロナウィルスに感染して新型肺炎を併発した際、CTで肺を撮影するとすりガラス状の陰影が確認できます。「すりガラス」でピンと来ない場合は下記の画像を参照ください。

「奥さんといつ別れてくれるの?先月中に離婚するって約束してくれたじゃない!」
と不倫相手の女性に詰め寄られる既婚男性、的なうらけしからん情景にも見えますし、大きな商談に臨むボスのネクタイを整えながら「いってらっしゃい」と絶妙なタメ口で見送りをする専属秘書、みたいにも見えますが、この見えそうで見えないガラスのことを「すりガラス」と呼んでいます。や
ボワーっと薄い霧がかかったような、という表現になるでしょうか。新型肺炎になるとこのようなすりガラス状の影が最初は肺の一部で確認され、肺炎の進行と共に両側肺に広がっていきます。
さらに「コンソリデーション」と言ってベタッとした肺炎像を伴ってくる 3) 事もあり、画像(CTなど)の見た目的には「器質化肺炎」と言う間質性肺炎の一種に近くなることが分かっています。
肺胞管および肺胞腔で炎症が起き息苦しくなる
器質化(きしつか)とは、血栓や壊死した細胞組織を肉芽が覆いかぶさって修復している状態です。ケガを治している的な状態と思ってもらえればだいたい合ってます。
器質化肺炎は、炎症に伴って起きた肺胞管および肺胞腔の障害部位に肉芽が覆いかぶさって空気の出入りが悪くなったり、カチカチになってしまってうまく膨らまなくなったりして呼吸が邪魔されてしまう病気で、新型コロナウイルス肺炎の初期にこの気質化肺炎のような状態になる事が報告されています。
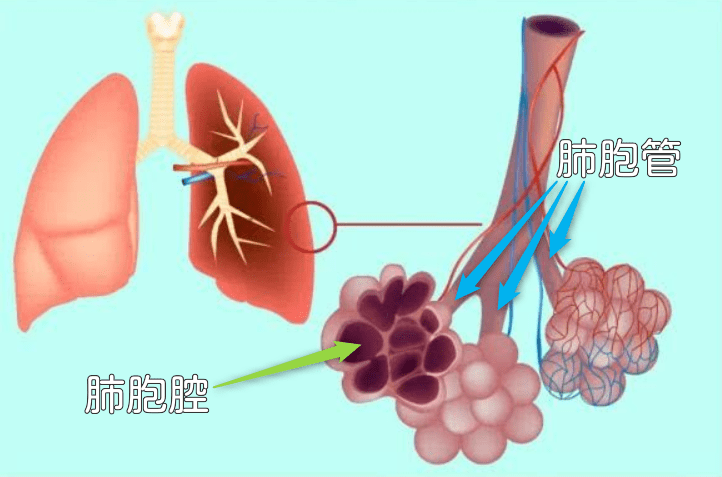
ただし、カチカチに固くなり呼吸が苦しくなるものの、肺胞の構造は保たれている点が次の記事で紹介する肺の線維化(≒ 肺線維症)と呼ばれる類似の疾患とは異なります。
「肺の構造は壊れていないが、肺胞管および肺胞腔で炎症が起きていて、その結果として息苦しくなっている」
という理解でOKです。なお、この状態でどれくらい息苦しいかというと、肺炎が進行してしまうと、体力に自信がある青年でさえ階段を1階分上るだけで息が上がり膝に手をあてる状態になります。軽いランニングも厳しいと思います。
ただし、高齢者の場合「息苦しい」という状態を自分で気づきにくいので注意が必要です。
新型コロナ肺炎はレントゲンだけでは診断困難
咳や発熱、味覚や嗅覚などの症状から新型コロナ肺炎が疑わしいときは、まずはレントゲンを撮って肺の状況を確認します。
レントゲンでは通常の肺炎との見極めが難しい
ただし、レントゲン写真で肺炎を疑わせる影が写っていたとしても、その影が通常の細菌性肺炎なのか新型コロナウイルスなどによる肺炎なのか、はたまたそれ以外の原因で出ている影なのかは、レントゲンだけでは正直見分けがつかない事がほとんどです。
新型肺炎の重症化例では、すりガラス影が出現してから重症化して呼吸不全に陥るまでのスピードがものすごく速いので 2)、レントゲン写真で影が確認される場合は新型肺炎か否かを素早く確認する事が大変重要です。
ただし、実際問題としてレントゲン撮影だけで新型肺炎を見破ることは現実的にはかなり難しいので、レントゲン装置のみを備える医療機関であれば、この時点で保健所へ連絡し診断確定の為にPCR検査を行うしか手がありません。
後述しますが、STEP 2で画像診断する医師の腕の差が大きく出てしまいます。
「CTがあれば新型肺炎の診断は誰でも可能」は間違い
CT検査装置はこれ↓です。
簡単にいうとレントゲンのお化けみたいな装置です。姿かたちが似た装置でMRIというものがありますが、肺炎の診断はCTが得意です。
すりガラス状の肺の影はレントゲンでは確認は難しいですがCTだと診断が可能です。このCT検査装置ですが、人口あたりのCT台数は日本が圧倒的世界一です。
2位のオーストラリアにWスコアをつけていますのでぶっちぎりに日本は充実しています。CTがあれば新型肺炎をいち早くキャッチして適正な治療を行える可能性が高まりますので心強いデータです。
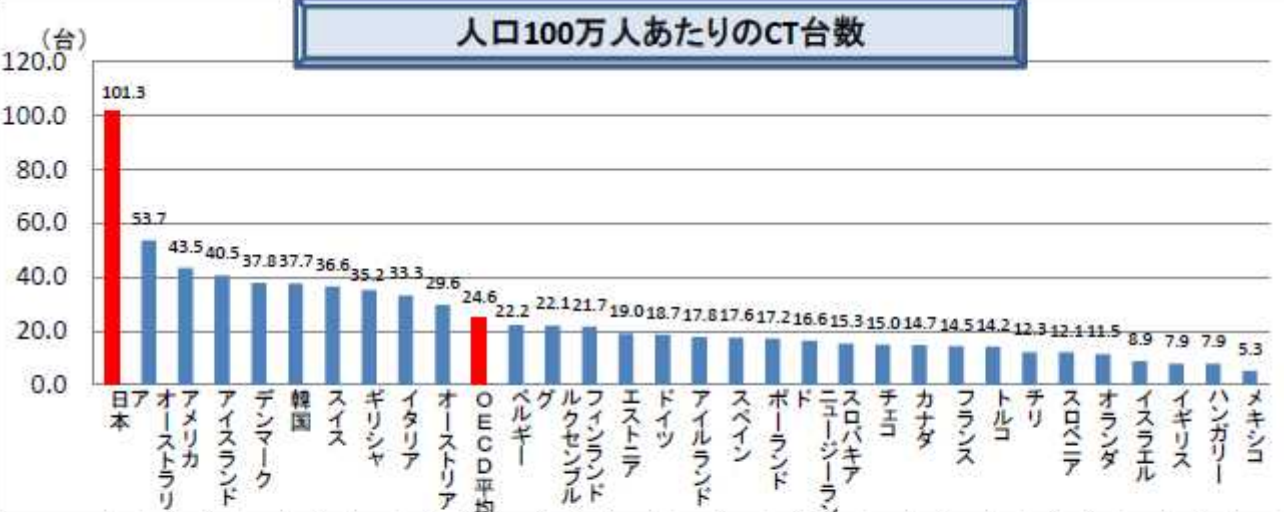
余談ですが、日本が欧米に比べて重症者数も死亡数も大きく抑えられていることの要因の一つとして、「CT検査装置がたくさんあるからではないか」と欧米が言い始めているのを最近よく耳にします。
しかし、CTの数が多ければ重症者や死者数を抑えられるというデータはどこにもないし、CT台数世界3位のアメリカが大惨事になっていることを考えるとこのデータ(上記グラフ)に正の相関があるようには思えません。
と言いますか、むしろここから「CTが充実しているだけではどうにもならないですよ」というお話をしていきます。
CTがあるに越したことはないのですが、話はそれほど単純ではなく、実はCTには大きな盲点が2つあるのです。
国内の医療地域格差は大きい(特に町医者)
1つ目の盲点は地域の医療格差です。下記のグラフはCT検査装置の地域格差をデータ化したものですのでご覧ください。
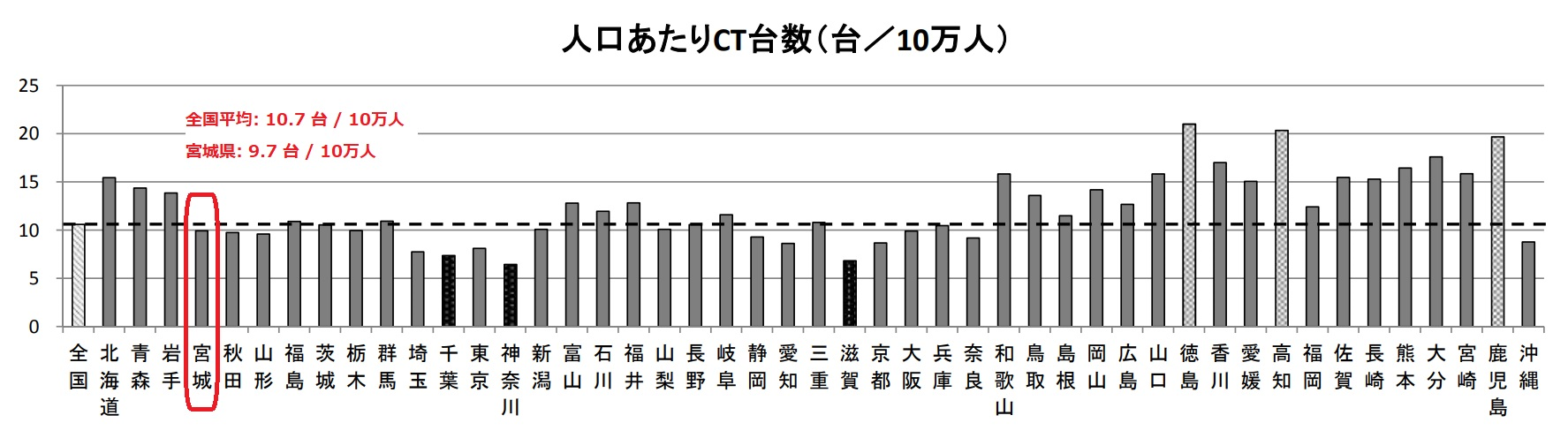
首都圏は人が密集しているため、ご存じのとおり感染が広がりやすいですよね。にもかかわらず上記データを見れば分かるとおり東京・神奈川・千葉・埼玉は人口あたりのCT台数が相対的に少ない状態です。
逆に四国や九州は新型コロナウイルスの患者数が相対的に少ないのにCTがやたら充実しています。
仙台空港北クリニック(当院)が立地している宮城県は、CTの設置台数が全国平均以下ですが決して少ないわけではありません。
しかし、さらにピンポイントで見ていくと当院が立地している名取市は東北地方にしては珍しく人口が増えている地域にも関わらず、CT検査装置を常設しているクリニックが今まで一軒もありませんでした。
最新式のCT検査装置を当院に常設するので我が地元(宮城県名取市)のCT空白地問題は無事解決しホッとしております。
このように、いくらCTの充実度が世界No. 1だったとしても我が地元のように「ないところにはない」ので決して安心とは言えないのです。
CT検査は決して万能ではない
「CTの盲点」をもう1つ述べます。こちらのほうが決定的というか致命的です。
いくら高性能のCT検査装置があったとしても、診断を行う医師が新型コロナウイルス感染症に関しての知識が十分でなければ、そう簡単には見抜けないのです。
ブロガーだったり評論家、あるいは著名人などが、
「新型肺炎はすりガラス状の影が大きな特徴で、医師ならCTがあれば誰でも容易に見破れる。」
的なコメントをしているのをメディアやSNSで散見しますが、呼吸器専門医としてこの論調は半分は正解、半分は間違いだと感じます。CTがありさえすればなんとでもなる、という考えに陥るのはやや危険です。
新型肺炎が相当進行していれば「すりガラス状の陰影やコンソリデーション、線維化を伴った陰影」は判別がつきやすいです。おそらくほとんどの医師が「なんか普通の肺炎と違う、ただならぬ陰影だな」と気づくはずです。
しかし本当に初期も初期の段階で、若干の小さな淡い陰影が見えている場合などは、非常に悩ましいです。
たとえば重力効果などと言いますが、特に病気でない場合でも軽いふわっとした淡い影が写ってしまう事はままありますし、更に言えば、肺癌の一種である肺腺癌のごくごく初期(lepidic growthといいます)にも似たような所見を呈することがある 5, 6) など、小さな淡い陰影が写っているCT画像だけを見せられて、新型コロナウイルス肺炎か否かを当てるのは熟練した放射線科診断専門医や呼吸器専門医でも至難の業です。
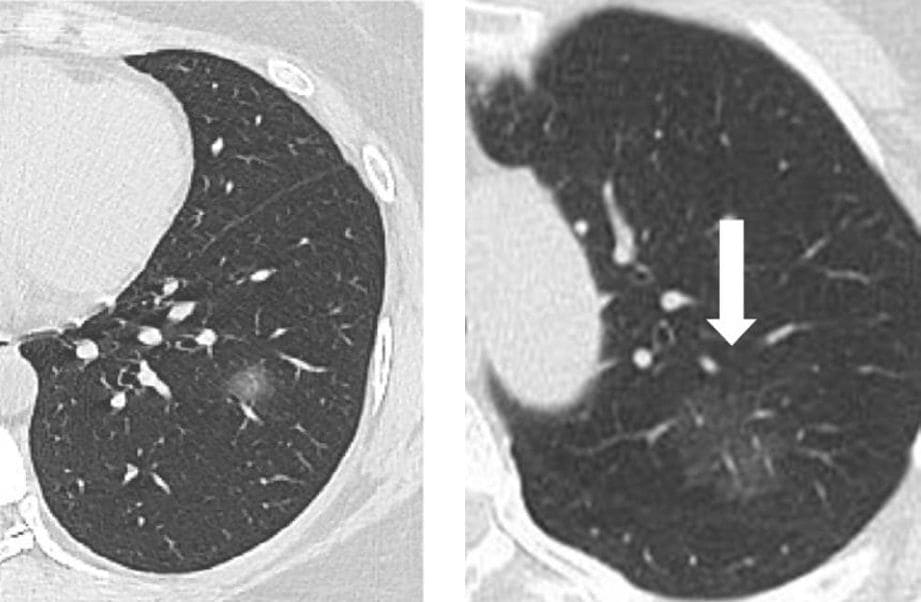
右: 文献 6) より、肺腺癌のごく初期、lepidic growthのすりガラス影
こういった場合には、血液検査など他の検査所見や、臨床症状、経過などから総合的に判断する事が必要になってきますが、このあたりに関してはすべての臨床医が新型コロナウイルス感染症の特徴に習熟しているわけでは現状ありません。
呼吸器専門医、感染症専門医など一部の医師に限られるものと考えます。
新型肺炎の治療は確立されていない
新型コロナウイルスに対して効果が確認されている抗ウイルス薬などはまだありませんので、治療は対症療法が中心です。
対症療法とは、ウイルス自体は患者さんの免疫がやっつけてくれるのを待ち、その間の症状を緩和する治療のことです。熱があれば解熱剤を、咳や痰があれば咳止めや痰切りを使う、低酸素があれば酸素を投与する等になります。
ここまでのところ、吸入ステロイド薬であるオルベスコ®(シクレソニド)やマクロライド系抗菌薬であるジスロマック®(アジスロマイシン)などが新型コロナ感染症に治療効果がある可能性が報告されており 7, 8)、こういった薬剤の使用も検討されます。
※アビガンについては現在臨床適応が検討中です。
これまでの報告から、感染し症状がある方でもその8割は軽症で済み、上記治療などで改善するとされておりますが、残り2割の方は重症化してしまいます 1, 2, 3)。
重症化し急激に呼吸不全が進行してしまうと、人工呼吸器やECMO(エクモ)と言われる体外式膜型人工肺などを含めた極めて高度な集中治療が必要となる可能性が高いです。
地域のかかりつけ医として、この新型コロナ禍でクリニックが担うべき役割というのは
- コロナ感染を見逃さず、適切なタイミングで診断確定のためのPCR検査を依頼する事
- 一定の割合で存在する重症化してしまう患者さんを、高度な治療が可能な大病院へいち早く紹介する事
これに尽きると考えます。
新型コロナ肺炎は発見から重症化までの時間が「あっという間」である事が数々報告されており、コロナをいち早く発見し必要に応じ高度な治療に繋げる地域のかかりつけ医の役割はこれからますます重要になってくることでしょう。
まとめ
新型肺炎の特徴とも言える「すりガラス状の影」を適格に診断できる医療機関はそう多くはありませんし、当院のように院内感染を構造的に防ぐ工夫を凝らしている医療機関となると全国でもそう多くは存在しないと思います。
我々医師側がもっとがんばらないといけないことは確かですが、ないものはないのでしっかりと準備をしていただきたいと思っております。ここで言う準備とは、
- あなたの地域に呼吸器内科を標ぼうしている医療機関があるかどうか
- その呼吸器内科にCTが置いてあるかどうか
- 呼吸器専門医が在籍しているかどうか(=CT画像の適格な診断)
- いないのであればハイリスク群を隔離するなど感染予防を徹底する
この4つになります。
新型肺炎は他に類をみないほど重症化までのスピードがはやく、油断すると一瞬で命を奪っていく事のある非常に怖い病気です。
かなり大切なことを凝縮したつもりですので、当記事の内容をしっかりと頭に入れた上で「自分にできること」をしっかり整理しつつ、少しづつ日常を取り戻していっていただければと切に願っております。
以上
| 参考文献 |
| 1) 厚生労働省新型コロナウイルス感染症対策推進本部「新型コロナウイルス感染症(COVID-19)診療の手引き・第2版」最終アクセス2020年5月18日 2) Goh KJ, Choong MC, et al. Rapid Progression to Acute Respiratory Distress Syndrome: Review of Current Understanding of Critical Illness from Coronavirus Disease 2019 (COVID-19) Infection. Ann Acad Med Singapore. 2020;16;49(3):108-118. 3) Pan F, Ye T, Sun P, et al. Time Course of Lung Changes On Chest CT During Recovery From 2019 Novel Coronavirus (COVID-19) Pneumonia. Radiology. February 2020: 200370. 4) 厚生労働省 第3回医療計画の見直し等に関する検討会 (平成28年7月15日) 資料2 医療機器の配置及び安全管理の状況等について 最終アクセス2020年5月1日 5) Wang Y, Dong C, Hu Y, et al. Temporal Changes of CT Findings in 90 Patients with COVID-19 Pneumonia: A Longitudinal Study. Radiology. Published online March 19, 2020:200843. doi:10.1148/radiol.2020200843 6) Austin JHM, Garg K, Aberle D, et al. Radiologic implications of the 2011 Classification of adenocarcinoma of the Lung 1. Radiology. 2013;266(1). doi:10.1148/radiol.12120240 7) 日本感染症学会「COVID-19 に対する薬物治療の考え方 第 3 版」最終アクセス2020年5月1日 8) 日本呼吸器学会「米国感染症学会からの新型コロナウイルス感染症(COVID-19)診療ガイドラインにおける推奨治療薬に関する紹介」最終アクセス2020年5月1日 |




