こんばんは。仙台空港北クリニック院長の蒲生俊一(医学博士 / 呼吸器専門医)です。
※当記事は文末「参考文献」を根拠としています
「タバコは大麻やマリファナより体に悪い」
みたいなことを聞いたことがあるかも知れませんが、今回は日本国内に500万人以上の潜在患者がいると予想されているCOPD(慢性閉塞性肺疾患)について解説していきます。
Chronic(慢性) Obstructive(閉塞性) Pulmonary(肺) Disease(疾患)
※ついコップドと読んでしまう人もいるかもしれませんがシーオーピーディーといいます
いま世間の関心は新型コロナウイルス一択といったところですが、厚労省の2018年の統計によればCOPDでの直接死だけで年間18,523人1、肺がんなどの関連死を含めると相当低く見積もっても毎年5万人以上は亡くなっていると推定されます。呼吸器疾患の中で命に関わるものとして、COPDはコロナと同等以上に注意を払わなければならない病気です。
また、新型コロナウイルスに罹患するとウイルス性の肺炎をきたす事があり、重症化すると呼吸不全を起こし最悪の場合は亡くなってしまいます。喫煙やCOPDの存在は、新型コロナを含めた気道感染症の重症化要因である事が知られておりますので、喫煙者の方で「コロナは怖い」と思われる場合は禁煙を強くお勧めします(禁煙薬についても治療法の記事で解説します)。
肺気腫 + 慢性気管支炎 + 気流閉塞 = COPD
慢性閉塞性肺疾患(COPD)はわりと最近出来た病名で、ひと昔前は肺気腫、あるいは慢性気管支炎などと呼ばれていた病気を整理してまとめた呼び方です。図↓にするとこんな感じになります。
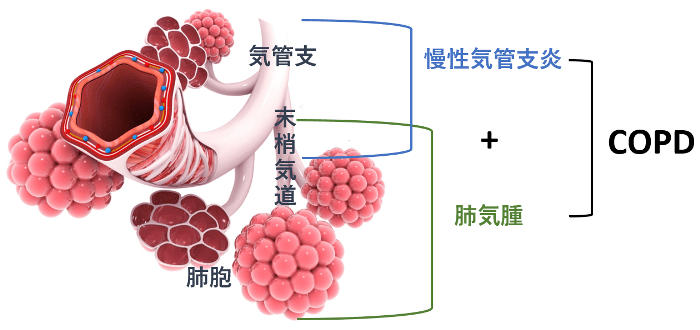
気管は奥に向かう途中で分岐を繰り返していき、主気管支 → 葉気管支 → 区域気管支 → 細気管支 → 終末細気管支と名前が変わります。このうち、気道の内径が2 mmを切る細気管支より手前側を中枢気道、奥側を末梢気道と呼びます。
更にその先を肺胞領域 (以降も分岐していき呼吸細気管支 → 肺胞管 → 肺胞嚢) といい、ここで実際のガス交換が行われます。
これら気道にタバコの煙に含まれる有害物質などが影響することで慢性的に炎症が起こると
- 慢性気管支炎
中枢気道での炎症により主に喀痰が増加
末梢気道での炎症により喀痰の増加に加え内腔の狭小化 - 肺気腫
肺胞領域での炎症により肺胞構造が破壊され気腫化
といった変化をきたし、ともに気流閉塞の原因となり得ます。COPD(慢性閉塞性肺疾患)は①と②をひとまとめとして捉えようという概念ですが、これらによって気流閉塞を伴っている場合にCOPDという病名になります。
細かいですが、気流閉塞を伴わない慢性気管支炎や肺気腫はCOPDとはいいません。
COPDの発症機序
COPDの発症機序(発病のメカニズム)についてごくごく簡単に説明いたします。
統計上、COPD患者の90%に喫煙歴があると言われており2、後述する稀(まれ)なケースを除けば基本的にはCOPDの原因はタバコです。
人体にとって有害な異物であるタバコの煙が気道に侵入すると、炎症が誘発されます。COPD患者ではこの炎症が増強、慢性化し、仮に禁煙をしたとしても持続する事が知られております3。
喫煙者の100%がCOPDを発症するわけではなく、タバコの煙に対する炎症反応の増強には、遺伝的な要因4や、アポトーシスの異常5、幼少期の肺の発育障害6などの因子が関与している事が近年明らかになりつつあります。
タバコ煙に含まれる有害な異物を除去するために白血球の仲間(好中球、マクロファージ、CD8陽性リンパ球など)がやってきて、これら免疫細胞などからケモカインやサイトカインといった炎症性メディエーターという物質が産生され、プロアテーゼ(タンパク分解酵素)やオキシダント(活性酸素)が放出され肺の組織が破壊されていきます。基本的には、破壊されてしまった肺の組織は禁煙をしたとしても元には戻りません3。
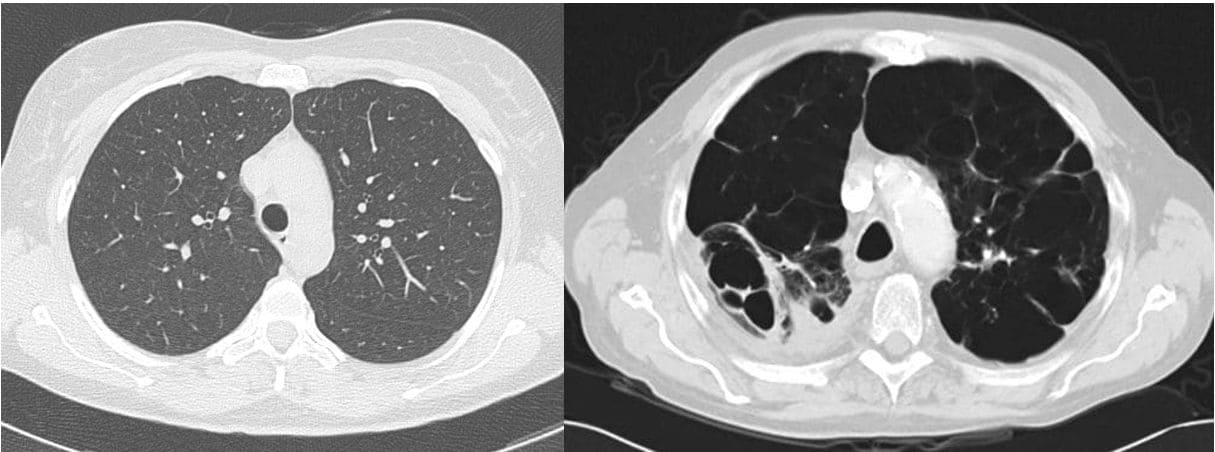
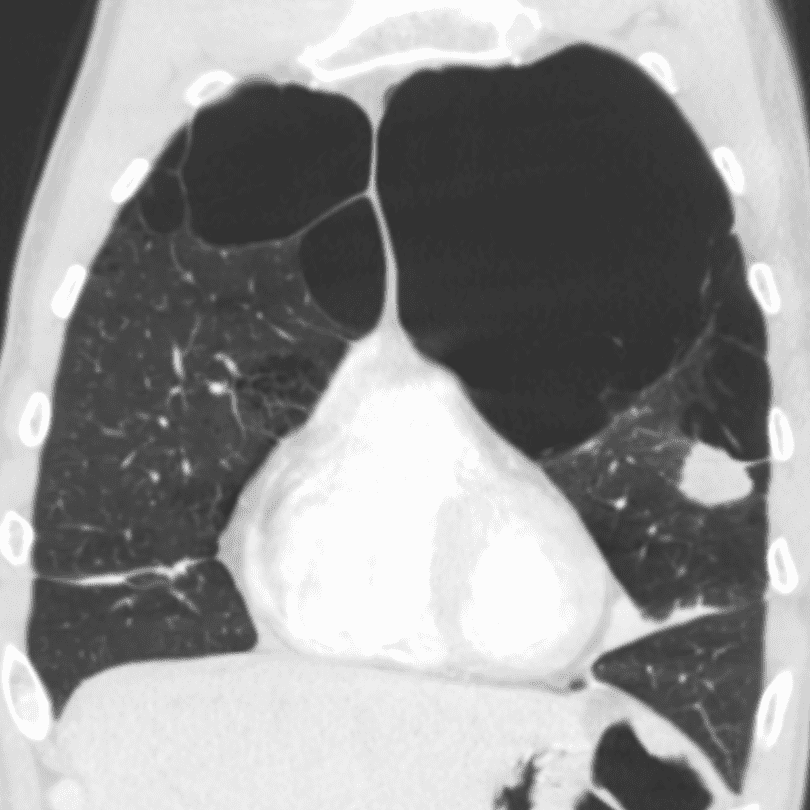
右: COPD患者の胸部CT7
右側の黒く抜けているのが肺が壊れて肺気腫になっている部分(この写真は正常部分ほぼなし)
こうして気道が閉塞(空気の通り道が狭くなる)していく事で、まずは息を吐く事がしにくくなっていき、息を吐ききるのに時間がかかるようになります。
呼吸機能検査(患者さん的には肺活量などを調べる検査といったらわかりやすいでしょうか)で、めいっぱい息を吸って一気に吐き出した空気量(これを努力性肺活量といいます)のうち、最初の1秒間で吐き出せた空気量(1秒量といいます)の割合を1秒率といいます。同じような年齢や体格の人の平均に比較して、1秒率が70%未満になっている場合を閉塞性換気障害といい、病的と判断します。基本的にCOPDは息を吐けなくなってくる病気です。
呼吸は血中に酸素を取り込み、二酸化炭素を吐き出すという現象ですが、COPDでは息を吐けなくなってくるために血中の二酸化炭素が貯留傾向となり、当然ながら息を吐けなければ吸うことも出来なくなってきますので、やがて低酸素にもなります。
タバコの本数とCOPDの発症リスク
喫煙量とCOPDなど喫煙関連疾患の関係を表す指標として、Pack-years(パックイヤー)というものがあります。
パックイヤー
= (1日の喫煙本数 / 20) x 喫煙年数
= (1日に何箱吸ったか) かける (延べ何年吸ったか)
で求まる値であり、パックイヤーが
20の人: およそ19%がCOPD
60の人: およそ70%がCOPD
を発症しているとされています2。
喫煙者の方はぜひ一度ご自身のパックイヤーを計算されてみてください。1日ひと箱を20年吸ってきた方の、およそ5人に1人がCOPDになってしまっている事になります。
COPDの主症状は咳 + 痰、息切れ、高二酸化炭素血症 + 低酸素血症
慢性閉塞性肺疾患(COPD)の自覚症状は咳(せき)と痰(たん)、動作に伴い息が上がりやすくなってしまう「労作時呼吸困難」などがあります。また、前述の通りCOPDが重症になってくると血中の二酸化炭素の貯留および低酸素が見られるようになります。
咳(せき)と痰(たん)
医学用語で咳(せき)のことを咳嗽(がいそう)、痰(たん)のことを喀痰(かくたん)と言いますが、どっちもスっと漢字を読めないですよね。ですので「咳」「痰」で大丈夫です。
気道には異物が入ってきた場合にそれを体外に排出する機構が備わっており、気道分泌液(≒ 痰)と線毛運動が主に関わっています。
気道分泌液(≒ 痰)が異物をキャッチし、線毛がベルトコンベアのように動く事でそれらを外に押し出していきます。
タバコの煙など有害物質の刺激により、気道分泌を行う杯細胞や気管支粘膜腺細胞がそれぞれ過形成、増生し、粘液の過分泌が起こります(= 痰が増えます)。
またタバコの煙などに曝され続けると、線毛が壊れていきます。
このように多くのCOPDでは痰が増え、加えて線毛が破壊された事により異物や痰が気管支に留まってしまいます。これらを排出しようとして痰の絡んだ咳が出続けます。
タバコを吸っている人で年中ゲホゲホと咳をしている人がいると思いますが、そういった方がCOPDである可能性は高いと考えられます。
労作時呼吸困難
「労作時」はそのまま、体を動かした時という意味です。激しい運動をしたときに息が切れる場合から、着替えなど身の回りの事を行うのですら息が上がってしまいほとんど動けない場合まで、どの程度の動作で呼吸困難が出現するかで息切れの重症度を判断します。

mMRC分類などといい、詳しくは検査・診断の記事で解説します。
高二酸化炭素血症 + 低酸素血症
重症COPDでは慢性的に血中の二酸化炭素が高値となっており、更に低酸素が進行し、全身の臓器を賄(まかな)うのに最低限必要な酸素すら取り込めなくなってしまった状態をⅡ型呼吸不全といいます。
薬物などの治療を行っても呼吸不全が改善されない場合は酸素を補ってあげる必要があり、在宅酸素療法などの適応となります。

重症になると呼吸の仕方が変わり、体重も低下
主に重症のCOPDでは、「口すぼめ呼吸」を無意識にしてしまうことがあります。
ホースで水巻きをするときに、ホースの先をギュっと指で握って狭めると水圧でホースが若干膨らむのは想像できると思いますが、これと同じで息を吐くときに口をすぼめるとそれが抵抗となって気道に軽い圧がかかります。
睡眠時無呼吸症候群(SAS)の治療で一定の陽圧をかけ続ける事が気道閉塞を防ぐのと似たような理屈で、口すぼめ呼吸により気道に若干の陽圧がかかり、気道の閉塞が緩和され息を吐くのが少し楽になるため、無意識に呼吸の仕方が変化します。

また、詳細な説明は検査の記事で行いますが、
- シーソー呼吸
- Hoover (フーバー) 徴候
- 胸鎖乳突筋などの呼吸補助筋の肥大
など特徴的な所見が見られることがあります。肺の構造が破壊されるなどして効率的にガス交換ができないために、ただ息をするだけでも必要以上にエネルギーを消費するようになってしまいます。
加えて、COPDは全身の慢性的な炎症を引き起こす事により様々な疾患を併発しうる事が知られてきておりますが、上記の非効率な呼吸によるエネルギーの喪失 + 慢性炎症による消耗で低栄養となり体重減少が起こります。
重症程度のCOPD (GOLD Ⅲ期) では40%の方が、最重症程度 (GOLD Ⅳ期) では60%の方がBMI 20 kg/m2未満の体重減少を認めるとされています8。
COPDのタバコ「以外」の外的要因
我が国では、慢性閉塞性肺疾患(COPD)の原因のおよそ9割はタバコタバコタバコ3です。大事なことなので3回言いました。長~い喫煙習慣によってCOPDになることがほとんどです。従って発症年齢は45歳以上であることが多く若年者でCOPDになるケースは稀(まれ)です。
以下で、その稀なケースを紹介します。
- 大気汚染
- 受動喫煙
- 職業的な粉塵や化学物質
大気汚染や職業柄の曝露はある程度やむを得ないと思いますが受動喫煙は最悪ですよね。特にお子さんは親の喫煙の影響でCOPDを発症してしまうケースもありますので、どんなに吸いたくても子供がいる家の中での喫煙だけは絶対にやめましょう。
α1-アンチトリプシン欠乏症
ここまで、タバコや大気汚染などの外的な要因によって慢性閉塞性肺疾患(COPD)になるということを解説してきましたが、内的要因でCOPDを発症してしまう稀なケースについても触れておきたいと思います。
COPDの発症機序の段落で、タバコの煙がCOPDを引き起こすことの説明として私はこんなことを書きました。
プロアテーゼ(タンパク分解酵素)やオキシダント(活性酸素)が放出され肺の組織が破壊されていきます。
このプロテアーゼというタンパク分解酵素が喫煙などによって過剰に産生され、肺組織を破壊することなどが肺気腫、COPDの原因の一つです。
正常な方であれば、α1–アンチトリプシン(AAT)というプロアテーゼを阻害する糖タンパクが働くことでプロテアーゼによる肺組織の破壊が起きないようになっているため、喫煙習慣などがなくプロテアーゼの産生が生理的範囲内であれば基本的には肺気腫は起こりません。このα1-アンチトリプシンが欠乏してしまう病気を、α1-アンチトリプシン欠乏症(AATD)といい、国の難病に指定されています。
2019年に行られた全国での疫学調査では、α1-アンチトリプシン欠損症の発症は1,000万人あたり2.03 – 2.08人と非常に稀です。
α1-アンチトリプシン欠損症では生理的に産生されるプロアテーゼすら阻害できないために、タバコを吸っていない若年層でも肺組織が壊されてしまい、COPDを発症してしまいます。
「タバコを吸ってないのならCOPDではないでしょ」
と思いがちですが、呼吸器専門医であればα1-アンチトリプシン欠損症の可能性は常に頭の片隅に置きつつ診察を行いますので、若いのに少しの動作で息苦しくなったり痰が切れず咳が止まらないなどの症状があった場合は、呼吸器専門医を探して一度診てもらうようにしてください。
α1-アンチトリプシン欠損症は下葉優位の肺気腫が特徴の一つですが、中には上葉優位の肺気腫を示したり、肺気腫をほとんど認めずに気管支炎メインになる症例も報告されており、画像所見だけで判断できるというわけではありません。しかしながら、肺気腫に関しては少なくともレントゲンでは判断がつきにくいですので、CTのある医療機関への受診をおすすめ致します。
COPDに併発する疾患はたくさんあります
COPDの最大の問題とも言えるのは、肺などの呼吸器だけでなく全身で色んな病気を併発してしまうことにあります。
肺高血圧症
タバコの煙によって、肺組織とともに全身の血管の損傷も進んでいきます。肺血管も同様にダメージを受け、毛細血管床の破壊によって肺血管抵抗が上昇します。これに加えてCOPDによる低酸素が生じると、肺血管の収縮が起こり、一段と肺動脈血圧を上昇させてしまいます。
肺高血圧症が進行すると、心臓の右室の拡張や壁肥厚(肺性心)が生じ心不全を発症します。重症肺高血圧症を伴う COPD 患者の生命予後を改善させる有効な治療法は現時点では存在せず、肺高血圧症を伴うCOPDの5年生存率は36%とする文献9が示すとおり、予後は不良です。
肺炎・肺癌(がん)
COPDに罹患し肺の構造が破壊されていくと、上で述べたような気道異物を排出する能力が落ちたりして感染症などにかかりやすく、また重症化しやすくなります。そのため、COPD患者ではインフルエンザワクチンと肺炎球菌ワクチンの接種は必須といってよいくらい重要です。
加えて、COPDの肺において慢性的に炎症が起こっている事や、いくつかの要因が重なりCOPD患者は肺癌になりやすい事が知られています。
出典: Wikimedia Commons
中でも扁平上皮癌、小細胞肺癌というタイプの合併が起こりやすい事が知られています。また我が国の男性における、喫煙による肺癌の死亡リスクは、非喫煙者に比較し4.4倍とされています10。
気胸
肺の気腫化が起こっている部分はもともとの構築が破壊されてしまっており非常に脆く、なにかの拍子で穴があいてしまったりしやすいです。ちょうどタイヤがパンクしてしまうのと同じように、穴から空気が漏れ出し、肺がしぼんで呼吸が出来なくなってしまいます。これが気胸です。
COPDでは、一般に気腫化は両側肺で起こりますので、どちらの肺も気胸を起こしやすくなります。両側気胸といって左右の肺が同時に気胸を起こしてしまうと、非常に危険な状況に陥ってしまうことになります。
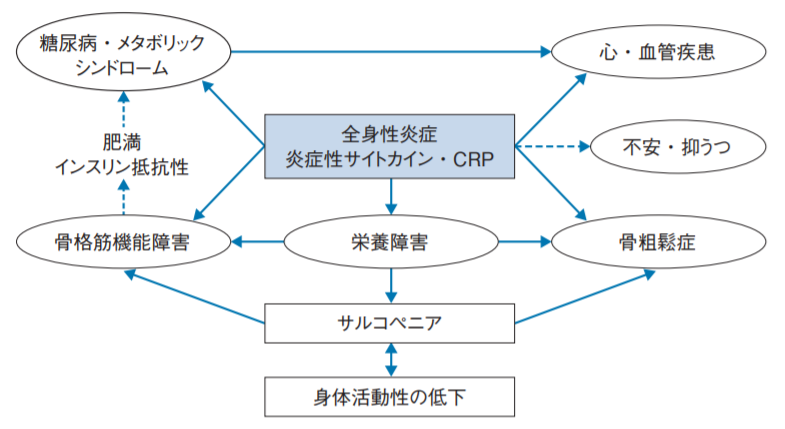
全身性疾患
COPDは呼吸器の問題だけに留まらず、全身病である事が知られてきております。慢性的に全身の炎症が引き起こされることにより、下図のように糖尿病や骨粗鬆症など様々な病気を合併しやすくなり、かつこれら病気が悪化する要因となる事が知られております。
まとめ
主にタバコの煙によって気道で慢性的な炎症が起こり、肺組織が破壊されることで、気道の閉塞が起こり(狭くなり)、息を吐きにくくなってくる病気がCOPD(慢性閉塞性肺疾患)です。
大気汚染やα1-アンチトリプシン欠損症によってもCOPDを発症しますが、原因のおよそ9割は長い喫煙歴ですので、年中痰や咳が止まらなかったり、階段の上り下り程度ですぐに息切れしてしまうようなら、お近くの呼吸器内科を受診することをおすすめします。
禁煙するのが一番ですが、自力で禁煙するのが難しいようであれば、当院でも行っているような禁煙外来の受診も一つの方法です。ぜひご検討ください。
一方で、COPDの原因となる肺気腫はレントゲンだけでは判断がつきにくい事が多く、またCOPDの合併症として命に関わる肺癌の早期発見はCTがなければ事実上不可能といっても過言ではありません。非常に宣伝っぽくなってしまいますが、COPD患者の方は、呼吸器専門医のいる、かつCTを備えてある医療機関をかかりつけにする事を強くお勧め致します。
以上

参考文献
- 1.厚生労働省. 死因簡単分類別にみた性別死亡数・死亡率. 厚生労働省. Accessed July 30, 2020. https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/kakutei18/dl/11_h7.pdf
- 2.Cigarette smoking and health. American Thoracic Society. Am J Respir Crit Care Med. 1996;153(2):861-865. doi:10.1164/ajrccm.153.2.8564146
- 3.日本呼吸器学会COPDガイドライン第5版作成委員会, ed. COPD(慢性閉塞性肺疾患)診断と診療のためのガイドライン2018 [第5版]. 日本呼吸器学会; 2018.
- 4.Busch R, Cho M, Silverman E. Progress in disease progression genetics: dissecting the genetic origins of lung function decline in COPD. Thorax. 2017;72(5):389-390. doi:10.1136/thoraxjnl-2016-209666
- 5.Mizumura K, Maruoka S, Gon Y, Choi A, Hashimoto S. The role of necroptosis in pulmonary diseases. Respir Investig. 2016;54(6):407-412. doi:10.1016/j.resinv.2016.03.008
- 6.Lange P, Celli B, Agustí A, et al. Lung-Function Trajectories Leading to Chronic Obstructive Pulmonary Disease. N Engl J Med. 2015;373(2):111-122. doi:10.1056/NEJMoa1411532
- 7.Jairam PM, van der Graaf Y, Lammers J-WJ, Mali WPTM, de Jong PA. Incidental findings on chest CT imaging are associated with increased COPD exacerbations and mortality. Thorax. Published online May 29, 2015:725-731. doi:10.1136/thoraxjnl-2014-206160
- 8.Celli BR, Cote CG, Marin JM, et al. The Body-Mass Index, Airflow Obstruction, Dyspnea, and Exercise Capacity Index in Chronic Obstructive Pulmonary Disease. N Engl J Med. Published online March 4, 2004:1005-1012. doi:10.1056/nejmoa021322
- 9.Oswald-Mammosser M, Weitzenblum E, Quoix E, et al. Prognostic factors in COPD patients receiving long-term oxygen therapy. Importance of pulmonary artery pressure. Chest. 1995;107(5):1193-1198. doi:10.1378/chest.107.5.1193
- 10.Wakai K, Inoue M, Mizoue T, et al. Tobacco smoking and lung cancer risk: an evaluation based on a systematic review of epidemiological evidence among the Japanese population. Jpn J Clin Oncol. 2006;36(5):309-324. doi:10.1093/jjco/hyl025