おはようございます。仙台空港北クリニック院長の蒲生俊一(医学博士 / 呼吸器専門医)です。
※当記事は文末「参考文献」を根拠としています
COPDは、主にタバコの煙により持続的な炎症がおこり、肺の細胞が破壊されてしまうことが原因でなってしまう病気です。息切れや痰(たん)、咳(せき)が続いたり、新型コロナウイルスをはじめとした気道感染症にかかってしまいやすいです。
またCOPDを基礎疾患として持つ方が新型コロナに感染した場合、重症化して命に関わる事態になってしまうリスクが非COPDの方に比べて5倍程度と言われております1。
まことにいやらしいことに、ひとたび破壊されてしまった肺の構造は仮に禁煙したとしても治る事はありません。
もう禁煙したし大丈夫のはず、と思っている方の中にも一定数、隠れCOPDの方がおられると思われます。
でも、禁煙をすれば肺の破壊がそれ以上進むのを防ぐ事は出来ますので、いつのタイミングであっても禁煙するのに遅すぎたという事はありません。レッツ禁煙!
またCOPDは新型コロナウイルスに限らず気道感染症を重症化させてしまう要因であるという側面からも、診断が確定した場合はこれら感染症の予防に力を入れていく事も重要です。しっかり治療を行えば、感染しても重症化リスクを下げられる事がわかってきておりますので2。
まとめると、COPDの治療、コントロールに関しての要点は
- 呼吸改善
気管支拡張薬などを用いて狭くなった気道を拡げてあげる。必要に応じ持続的な酸素投与を行う。 - 病気の進行防止
まだ喫煙しているようであれば禁煙する。必要に応じて禁煙薬を使用する。
体力を落とさないように活動性を高く保つ。 - 感染症への対策
気道感染予防の為のワクチンをきちんと定期的に接種する。
おおむねこの3つ + αといったところです。以下、やさしく詳しく解説します。読み進めて頂ければあなたをCOPD治療通にしてみせますので、ぜひお付き合いください。
気道の閉塞を解除するために吸入薬を使い分け
COPDは末梢気道の閉塞(奥の方の空気の通り道が狭くなってしまう事)が原因で息を吐けなくなってくる病気ですので、何はともあれまずは気管を拡げてあげる薬を使用します。
COPDの方の中に一定の割合で気管支喘息を合併する人がいる事からわかるように、同じく気道の閉塞を起こす病気である気管支喘息とCOPDは治療薬も共通のものが多いです。しかしCOPDと気管支喘息は病気の原因が異なるため、それぞれの薬の使い所には明確な注意が必要です。
気管支拡張薬は大きくわけて、抗コリン薬とβ2刺激薬(べーたつーしげきやく)の2種類の系統があります。とはいえ、いきなり薬の名前を言われても困ってしまいますので、一回動物の写真↓でも見てなごみましょう。
かわいいラマとラバ

右: 雄のロバと雌のウマの合の子
抗コリン薬とβ2刺激薬には長く効果が続くロングバージョンと、速効性はあるがすぐ切れるショートバージョンがあります。現在は以下のロングバージョンを定期的に使って一日中気管を拡げてあげる治療を行うのがスタンダードです。
- 長時間作用性抗コリン薬 (ちょうじかんさようせいこうこりんやく)
Long-Acting Muscarinic Antagonist、略してLAMA(ラマ)ともいいます。アルパカみたいでかわいい - 長時間作用性β2刺激薬(ちょうじかんさようせいべーたつーしげきやく)
Long-Acting β2–Agonist、同様にLABA(ラバ)と略します。ロバっぽい
いずれの薬剤も動物とは関係ありませんが、
- 気管支の筋肉をゆるめる事で気管支をだらんとさせ、内腔を拡げる効果
- 気道分泌液(= 痰)を減らす効果
- 気道の線毛運動を改善させ、痰を切れやすくする効果
があります。どちらも結果的には同じような効果を発揮しますが、その効果を発揮する仕組み(作用機序といいます)が異なり、一種類の薬剤で効果が不十分な場合は ”重ねがけ“ することでより強い治療効果を得る事が可能です。

映画とかでシュッと吸ってる発作どめはSABAといいます
映画とかで喘息持ち設定の登場人物が、呼吸が苦しくなってなんか吸入薬をシュッとやって楽になりホッとする、みたいなシーンたまにありませんか?ちょうどこんな感じで↓

この薬は短時間作用性β2刺激薬(Short-Acting β2–Agonist、略してSABA)といって、LABA(長時間作用性β2刺激薬)のショートバージョンです。LABAより速効性がある気管支拡張薬ですが、読んで字のごとく効果が切れるのも速く、基本的には発作どめとして使用します。
吸うとガーッと気管支が拡がって楽になるので効いた実感が強いのですが、すぐ効果が切れるので長期的な病気のコントロールには使えません。特に気管支喘息の人が、SABAで発作時だけ対処して定期的な治療をしないでいると、いずれ重症の喘息発作を起こしたりする危険性がありたいへんマズいです(このあたりは気管支喘息の記事で今後詳しく解説します)。
あまり使われなくなったもう一つの発作どめ(SAMA)
β2刺激薬にロングとショートがあるならば、抗コリン薬にもロングだけでなくショートがあるんだろう?という事で、そのとおり短時間作用性抗コリン薬(Short-Acting Muscarinic Antagonist、略してSAMA)というLAMAのショートバージョンも存在します。
ただし、LAMAやLABAのようにロングバージョンの気管支拡張薬が登場してからはSAMAの出番はあまりありません。発作どめとしても、SABAに比べると副作用がやや心配なので基本的にはSABAの方が用いられます。
吸入ステロイド薬(ICS)はもろはのつるぎ
ICS(Inhaled CorticoSteroid)と略します。LAMA、LABAとならびCOPDや気管支喘息治療に使用される事がある薬剤です。新型コロナウイルス感染症に治療効果があるとして一躍有名になったオルベスコ®(シクレソニド)もこの種類の薬剤の仲間です。

LAMAやLABAのような気管支拡張薬とは違い、気道で起きている炎症を抑える効果、およびそれによって気道のむくみをとる効果があります。気管を土管に例えると、そのむくみが取れる = 肉厚だった土管の壁が薄くなり、内腔が拡がる、という事で、ICSにもLAMAやLABAとはまた違った気管支拡張効果があります。
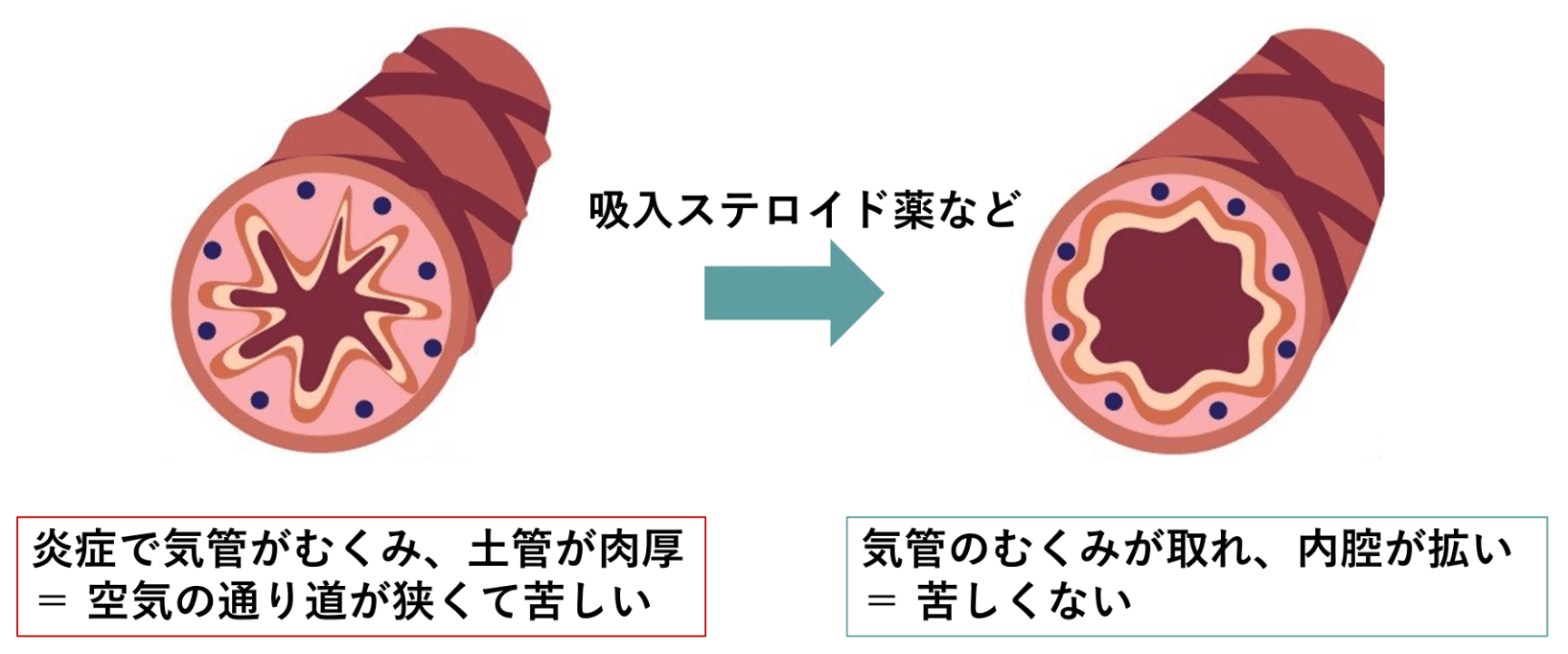
吸入ステロイド(ICS)は気道で起こっている炎症を抑える効果がありますが、その一方で感染症を悪くさせやすいという厄介な副作用があり、実際にICSによって肺炎になる頻度が増える事もわかっています3。
 世間の声
世間の声え?COPDあると感染症が重症化しやすいんだよな?ステロイドとか吸ってる場合じゃなくね??
と思った方、その疑問はごもっともです。LAMAやLABAといった気管支拡張薬と違い、ICSは同じCOPDといっても使う事を考慮すべき人と使わない方がいい人に分かれる薬剤で、処方するかどうかは根拠をもってきちんと判断する必要があります。
アレルギーの炎症が気管の中で起きている病気である気管支喘息ではむしろICSが治療の中心ですが、考えなしにCOPDにも同じようにICSを使ってしまうと感染を招きかねず、使い所に注意が必要な諸刃の剣(もろはのつるぎ)です。


さて、以上で吸入薬の役者はそろいぶみといったところです。ただ実際は、これらから2ないし3種類の薬剤を合体させた “合剤” というものもそれぞれ存在し、また薬剤としては同じような種類でも吸入器(薬が入っている機械?のようなもの)の違いが数パターンずつあったりして、世の中にはたくさんの吸入薬が存在します。




私は吸入薬オタクなので、これらたくさんの薬剤からいかに目の前の患者さんにあったものを選択するか、といったところにむしろ呼吸器科医魂をゆさぶられます。
初回治療薬の選択は増悪頻度と自覚症状の🥺🐘から判断
COPDと診断がついて、まず投与する吸入薬の選択には、
- 過去1年間の増悪(ぞうあく = 感染などをきっかけに普段より一段と苦しくなること)の頻度
- 自覚する息切れの程度
の2つの点で重症度をグループ分けした、ABCD分類を用います。診断方法の記事でも登場しましたが、この↓わけわからん表がABCD分類です。
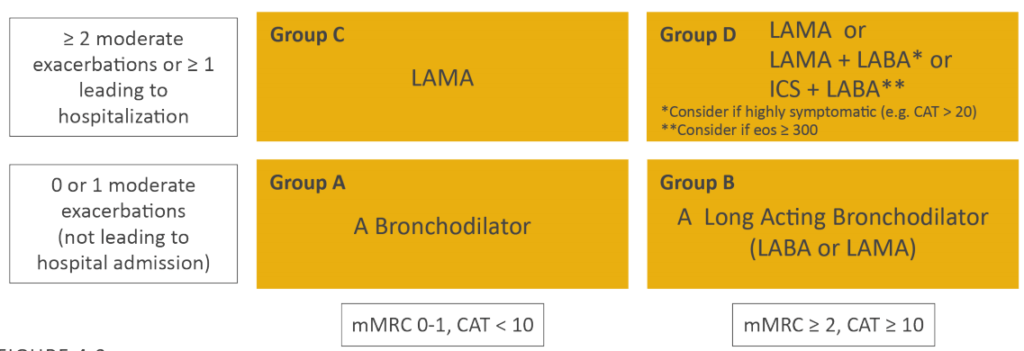

この表に実は重症度から治療法から何から全てが書いてあります。が、いかんせんわけがわかりません。
そこでこちらを、私の中で万能説明法として話題のぴえん超えてぱおん理論でざっくり書き直すと以下↓のようになります。
| 重症度 | 増悪頻度 | 息切れ | まず投与する治療薬 |
|---|---|---|---|
| グループA | 🥺そこそこ | 🥺そこそこ | SAMA、SABA、LAMA、LABAのどれかから選択 |
| グループB | 🥺そこそこ | 🐘強い | LAMA、LABAのどれかから選択 |
| グループC | 🐘多い | 🥺そこそこ | LAMA |
| グループD | 🐘多い | 🐘強い | LAMA or 症状強いときはLAMAとLABAの重ねがけ 気管支喘息の合併が疑われる時はステロイドを考慮 |
これだけだと味気ないので、各重症度での治療薬について、もうすこし踏み込んで説明していきます。
グループA
🥺過去1年で増悪は無かったか1回のみで、入院するほどやばくはなかった
🥺息切れはそこそこ自覚する
最も重症度の低いグループで、いずれかの気管支拡張薬を用いて治療を開始します。β2刺激薬でも抗コリン薬でも、長時間作用性でも短時間作用性でもガイドラインの記述からはOKという事になっています。
が、実際の臨床現場では呼吸機能検査で閉塞性換気障害(空気の通り道が狭い)を認める場合、長時間作用性のLAMAまたはLABAを用いる事が多いです。






グループB
🥺過去1年で増悪は無かったか1回のみで、入院するほどやばくはなかった
🐘息切れはかなり強く自覚する
グループAと増悪頻度は変わりないものの、自覚症状としての息切れが強いグループです。短時間作用性の発作どめだけでは苦しい時間が長すぎておいつかないので、長時間作用性のLAMAまたはLABAを用いて1日中気管支を拡げてあげる事で息切れを軽減します。
グループC
🐘過去1年で入院するくらいやばい増悪が1回以上、または入院するほどでない増悪が2回以上
🥺息切れはそこそこ自覚する
自覚症状として息切れはそこまで強くないものの、入院など増悪頻度が多いグループです。
基本的には、COPDの増悪で入院が必要 ≒ 酸素濃度が下がってしまっており酸素投与が必要 = 命に関わる、という事なのと、たとえ入院までいかなくともCOPDは増悪を繰り返すたびに呼吸機能がどんどん落ちる事が知られているので4、あくまで自覚症状である息切れの🐘よりも増悪頻度の🐘の方がより重症だと判断します。
増悪予防効果としてはLABAよりLAMAの方が有意に優れている旨のエビデンスの集積が進んでおり4、なにはともあれまずはLAMAです。
LAMAの中でも特にスピリーバレスピマット®(チオトロピウム)は鉄板と言っていいレベルで、多くの場合で第一選択薬です。




グループD
🐘過去1年で入院するくらいやばい増悪が1回以上、または入院するほどでない増悪が2回以上
🐘息切れはかなり強く自覚する
増悪頻度は多く自覚症状も強いという、一番ひどいグループです。LAMA単体、もしくは息切れがかなり強いようなら最初からLAMAとLABAの同時使用が推奨されています。






ここでもう一文追加されているのが、吸入ステロイド(ICS)を用いるかどうかの記述です。例のわけわからんガイドラインの英語の表↓に※※印でちいちゃーく書いてある “末梢血中の好酸球数が300 /μL以上の場合に考慮” というのは、


非常にざっくりいうと、COPD単体ではなく気管支喘息を合併している事が疑わしい場合にはICSの追加も考慮、という意味だと理解して頂いていいです。




そうです、COPD診断方法の記事で登場した英孝ACOが疑われる場合です。


血液の中で好酸球が増えていないCOPD患者に対しては、ステロイド使用の治療効果が乏しく、肺炎など感染症のリスクが上回るとされており5逆効果です。
初回治療開始後は、経過をみながら適宜調整
上記の治療薬のうち、どれで治療を開始するか決定したら、少し時間をおいて治療薬の効果が出ているか、薬の変更などが必要かどうかをチェックしていきます。
具体的には、
- 自覚症状としての息切れは十分改善しているか
- 呼吸機能検査を再度行い、閉塞性障害が解除されているかどうか
- 副作用などが起きていないか
このあたりをチェックし、効果不十分であれば複数の薬剤の重ねがけに変更したりします。で、また時間をおいてフォローを行います。以降はこの繰り返しです。
またCOPDの存在は肺がんのリスク要因ですので、がんを疑うような影が出現してこないかどうか、定期的にレントゲンやCTなどの画像検査を行っていきます。
ここで副作用の話が出てきましたので、さらっとだけ触れておきます。COPDの治療は長きにわたりますので、副作用が出ていないか、問題なく今後も治療を継続していけるかは非常に大切です。
長時間作用性抗コリン薬 (LAMA) の副作用
LAMAの副作用で代表的なものは以下の2点です。
前立腺肥大症による排尿障害を悪化させる可能性
眼圧を上げてしまい緑内障を起こしてしまう可能性
呼吸器の薬剤であるにもかかわらず、泌尿器や眼科領域の副作用が起こる可能性がある点に注意が必要です。
この薬剤を導入する際は、尿が出にくいとか異様に近いとか残尿があるなどのような前立腺肥大症を疑う症状がないかどうか、緑内障と診断された事や眼圧が高いと言われた事がないかどうかを確認する必要があります。
やや専門的な話にはなりますが、前立腺肥大症があっても泌尿器科での治療によって排尿障害がない状態をキープできていたり、緑内障であっても開放隅角緑内障というタイプであれば基本的には抗コリン薬は使用してもOKと言われていますので、それぞれ泌尿器科、眼科と連携して薬剤を投与していく事になります。
長時間作用性β2刺激薬 (LABA) の副作用
LABAの副作用に関しても主なものは以下2点です。
動悸、不整脈などを誘発する可能性
手のふるえが出る可能性
β2刺激薬というのは、気管支の筋肉(気管支平滑筋)にあるβ2受容体に結合し刺激することで、筋肉をだらんとさせて気管支を拡げる効果を発揮する薬剤なわけですが、β2受容体だけに100%結合出来るわけではなく、β2受容体と形の似たβ1受容体などにも一部が結合してしまう事があります。心臓のβ1受容体にLABAが結合し刺激が入ってしまうと動悸を感じたり不整脈が出たりします。
また腕などの筋肉(骨格筋)のβ2受容体に刺激が入ってしまう事が、ふるえがでてしまう原因と考えられています。
吸入薬はそのほぼほぼすべてが気道(気管支や肺など空気の通り道)で代謝され、注射薬や飲み薬と異なりその作用は基本的には気道に限定されますが、ごくごく一部ながら血液の循環などに入り他の臓器にも影響を与えてしまう事があり、上で紹介したような副作用の原因となりえます。
頻度として多くはないですが、副作用が出るかどうかは結局のところ使ってみないとわかりませんので、注意を払いながらまず治療を開始し、その後の様子を注意深く観察していく事が重要です。
ただし、もともと心臓の重い病気がある方にLABAを投与すべきかどうかは慎重に検討を行う必要があります。
吸入薬以外の薬も組み合わせて治療
吸入薬以外にもCOPD治療で使用される薬剤はいくつかあります。さらっと代表的なものだけ紹介します。
去痰薬
COPDの主症状が痰ですので、去痰薬(きょたんやく = たん切り)が処方される頻度はとても高いです。1種類の去痰薬で不十分な場合は、2種類重ねて使ったりもします。
マクロライド少量長期投与療法
なんか必殺技みたいな響きの名前ですが、あなどれない効果のある治療法です。マクロライド系抗菌薬(こうきんやく)という、いわゆる抗生物質の一つの系統があります。主な薬剤としては、クラリス®(クラリスロマイシン)、ジスロマック®(アジスロマイシン)、エリスロシン®(エリスロマイシン)などです。
皆さん、せきやノドが痛いなどで病院を受診したときに、これらのどれか一つぐらいは処方されて飲んだことがあるのではないでしょうか。これらは呼吸器感染症で比較的よく処方される抗菌薬です。
ただし、今回は “少量” “長期” 投与療法というくらいですので、抗菌薬として使うよりも少量を、基本的には毎日ずっと飲んでいただきます。少量を、長く服用する事によって、気道の炎症を抑制する効果、たんを減らす効果、細菌やウイルスを抑制する効果などがあり、COPDの増悪頻度を減らす事がわかっております6。
重症COPDで低酸素になってしまう場合は在宅酸素療法を開始
みなさんは買い物などにでかけた先で、このようにボンベを引いて鼻に管をつけている方を見かけた事はありませんでしょうか?


これは在宅酸素療法(HOT)といって、少量の酸素を主に鼻から補ってあげるための装置です。
COPDが進行すると、当然ながら呼吸が障害されていきます。二酸化炭素の吐き出しがうまくいかないだけでなく、酸素の取り込みも出来なくなってきます。こうして、安静にしていても酸欠状態になってしまう場合や、安静時にはぎりぎり大丈夫でも少し動いただけで酸欠状態になってしまう場合は、在宅酸素療法を導入し常に少量の酸素を補ってあげる必要があります。
我が国での在宅酸素療法の導入理由でダントツ1位なのがCOPDでおよそ 45%、以下、肺線維症 18%、肺結核後遺症 12%と続きます4。
禁煙薬チャンピックス®の成功率は 56%
喫煙を続けると肺の破壊が進みCOPDがどんどん悪化していきますので、COPDの診断がついた方は特に禁煙を行う事が重要です(もちろん今はそうでない方でも、将来COPDにならないように常に禁煙は推奨されます)。冒頭でもお話した通り、禁煙してもすでに破壊され肺気腫となってしまった部分が治るわけではありませんが、さらなる進行を防止する事ができますので、ぜひ頑張って禁煙にチャレンジして頂きたいと思います。ただ、



そんな事、言われなくてもわかっちゃいるけど実際問題として禁煙は難しいって😡
というのも全くその通りで、COPDになってしまうくらい長く続いた喫煙習慣を自分自身の力だけで断ち切る事はそう簡単なことではありません。
そういった場合は、禁煙治療薬であるチャンピックス®(バレニクリン)を用いた禁煙外来の受診を検討してみてください。チャンピックスは3ヶ月間内服していただくわけですが、最初は喫煙しながら内服、途中から禁煙を開始しそのまま継続という流れでおよそ56%の方が禁煙に成功する事がわかっています7。


一部、吐き気などの副作用が出る事がありますが、あまりひどい場合は吐き気止めなどを併用して対処していく事になります。
苦しいからと動かずいると息切れがどんどん悪化!活動性は高く保とう
COPDが進み息切れが強くなってくると、やがては着替えやトイレ、入浴など身の回りの事をするのですら苦しくなってしまいます。当然出歩いたりもしなくなり、家でじっとしている事が増えがちです。
健常な人であったとしても、じっとして動かないでばかりいると筋肉が落ちて体がどんどんなまっていくのは想像できますよね?COPDでは全身性に炎症が持続している事も重なり合って、健常人に輪をかけて筋肉が落ちていきやすいのです8。
呼吸というのは肺だけでなく複数の筋肉との協調運動で、肋骨の間を張っている肋間筋や横隔膜などの呼吸筋、必要に応じてその他の呼吸補助筋も動員して行います。動かずいるとこれら呼吸筋、呼吸補助筋も含めて痩せていってしまいますので、呼吸がもっと苦しくなります。
苦しいから動かない → 呼吸筋や呼吸補助筋が落ちてもっと苦しくなる → もっと苦しいからもっと動かない
というような負のスパイラルに入ってしまう事が、COPDの予後を悪くさせる大きな要因の一つである事が知られておりますので4、息切れを改善させるための吸入薬、酸素投与などの治療をしっかり行いつつ、身体の活動性は無理のない範囲でなるだけ高く保っていきましょう。
感染予防にワクチンはしっかり不足なく接種しよう
吸入薬などによる治療や必要な場合の酸素投与、禁煙 + 身体活動性維持ときて、COPD治療の3本目の柱は感染予防のための定期的なワクチン接種です。感染をきっかけにCOPDの増悪が起こる事が命に関わる極めて大きなリスクですので、予防できるものは予防するのがベストです。具体的には、
- 毎シーズンのインフルエンザワクチン
- 肺炎球菌ワクチンの定期接種
- 特に感染リスクが高いと考えられる方は、定期接種年齢前の肺炎球菌ワクチン接種や、2つの肺炎球菌ワクチンの “重ねがけ” も検討
現在とることが出来る感染予防策はこのあたりです。



肺炎球菌ワクチンに関しては新型コロナともからめて別な記事(1, 2)で詳しく解説しておりますので、そちらもぜひご覧くださればと思いますが、65歳からの定期接種はマストとして、それより若年でも重症COPDの方は接種を検討すべきです。また定期接種用のニューモバックス®だけでなく、任意接種のプレベナー®の重ねがけも要検討となる場合があります。
このあたりは個々人のケースで最適な接種スケジュールは異なってくると思われますので、ぜひいらした際にご相談ください。
インフルエンザワクチン接種は毎年しっかり行いましょう。特に今年はシーズンに入って熱発などインフルエンザ様の症状が出てしまった場合などは、インフルエンザなのか新型コロナウイルス感染なのか、それ以外の感染症かはたまたこれらの混合感染か、医療現場は混迷を極める可能性が心配されますので、COPDの有無に関わらず予防できる手段があるものだけでもしっかりやっていく事が重要です。
考えてみればそりゃそうだろうなあ、という事ではあるのですが、インフルエンザワクチンと肺炎球菌ワクチンを併用する事によって、インフルエンザワクチン単独よりもCOPDの増悪予防効果が有意に高まる9事が確認されています。ワクチンによるアレルギーを起こした事がある場合などでなければ、基本的には両方ともしっかり欠かすことなくやっていきましょう。
まとめ: これであなたもCOPD通
COPDは新型コロナウイルスを含めた気道感染症が重症化してしまう要因であり、非COPDの方と比較しておよそ5倍重症化しやすい1事が知られている一方で、吸入薬などを用いた適切な治療を行う事でそのリスクが軽減出来る2事がわかっております。診断がついたらしっかりと適切な治療を行う事がきわめて重要です。
適切な初回治療薬の選択の為に、過去一年の増悪頻度と自覚症状としての息切れの程度から重症度をグループ分けする必要がありますが、治療を開始したあとも定期的に治療効果などを確認し、必要に応じ治療薬の調整を行っていきます。このあたりは専門医の腕の見せ所です。
同時に、これ以上COPDが進行するのを予防するために禁煙はマストと言ってよく、自力で困難な場合は禁煙薬を用いた治療も一考の余地あり7です。また筋肉が落ちてしまい余計に息切れの程度が進行するのを予防すべく、息切れを軽減する為の治療をしっかり行いながら、身体の活動性をなるだけ高く保っていく事がCOPDの予後改善に良い影響を与えます4,8。
加えて、毎年のインフルエンザワクチン、適切なスケジュールでの肺炎球菌ワクチンは欠かさず接種し、気道感染をきっかけとしたCOPD増悪を予防しましょう。


ここまでご精読まことにありがとうございました。治療薬、進行予防、感染予防と多岐に渡り長ーくなってしまいましたが、詳細はだいぶ端折って(はしょって)いるとはいえ、概要としてこれだけ押さえていれば、ひょっとしたら非専門の先生より詳しいまであるかも?くらいの勢いです。
もちろん、吸入薬の実際の吸い方など文字だけでは伝わりにくい事もたくさんありますので、わからない事があればいらした際にいくらでもご質問ください。なるだけわかりやすく説明致します。
治療法を理解したあとは実践あるのみです。一緒にリスクをしっかり低減していきましょう。
以上


参考文献
- 1.Lippi G, Henry BM. Chronic obstructive pulmonary disease is associated with severe coronavirus disease 2019 (COVID-19). Respiratory Medicine. Published online June 2020:105941. doi:10.1016/j.rmed.2020.105941
- 2.Yamaya M, Nishimura H, Deng X, et al. Inhibitory effects of glycopyrronium, formoterol, and budesonide on coronavirus HCoV-229E replication and cytokine production by primary cultures of human nasal and tracheal epithelial cells. Respiratory Investigation. Published online May 2020:155-168. doi:10.1016/j.resinv.2019.12.005
- 3.Suissa S, Barnes PJ. Inhaled corticosteroids in COPD: the case against. European Respiratory Journal. Published online June 30, 2009:13-16. doi:10.1183/09031936.00190908
- 4.日本呼吸器学会COPDガイドライン第5版作成委員会. COPD(慢性閉塞性肺疾患)診断と診療のためのガイドライン2018 [第5版]. 日本呼吸器学会; 2018.
- 5.Pavord ID, Lettis S, Anzueto A, Barnes N. Blood eosinophil count and pneumonia risk in patients with chronic obstructive pulmonary disease: a patient-level meta-analysis. The Lancet Respiratory Medicine. Published online September 2016:731-741. doi:10.1016/s2213-2600(16)30148-5
- 6.Yamaya M, Azuma A, Takizawa H, Kadota J, Tamaoki J, Kudoh S. Macrolide effects on the prevention of COPD exacerbations. Eur Respir J. Published online March 9, 2012:485-494. doi:10.1183/09031936.00208011
- 7.Aubin H-J, Bobak A, Britton JR, et al. Varenicline versus transdermal nicotine patch for smoking cessation: results from a randomised open-label trial. Thorax. Published online August 1, 2008:717-724. doi:10.1136/thx.2007.090647
- 8.Jones SE, Maddocks M, Kon SSC, et al. Sarcopenia in COPD: prevalence, clinical correlates and response to pulmonary rehabilitation. Thorax. Published online January 5, 2015:213-218. doi:10.1136/thoraxjnl-2014-206440
- 9.Furumoto A, Ohkusa Y, Chen M, et al. Additive effect of pneumococcal vaccine and influenza vaccine on acute exacerbation in patients with chronic lung disease. Vaccine. Published online August 2008:4284-4289. doi:10.1016/j.vaccine.2008.05.037

