こんばんは。仙台空港北クリニック院長の蒲生俊一(医学博士 / 呼吸器専門医)です。
※当記事は文末「参考文献」を根拠としています
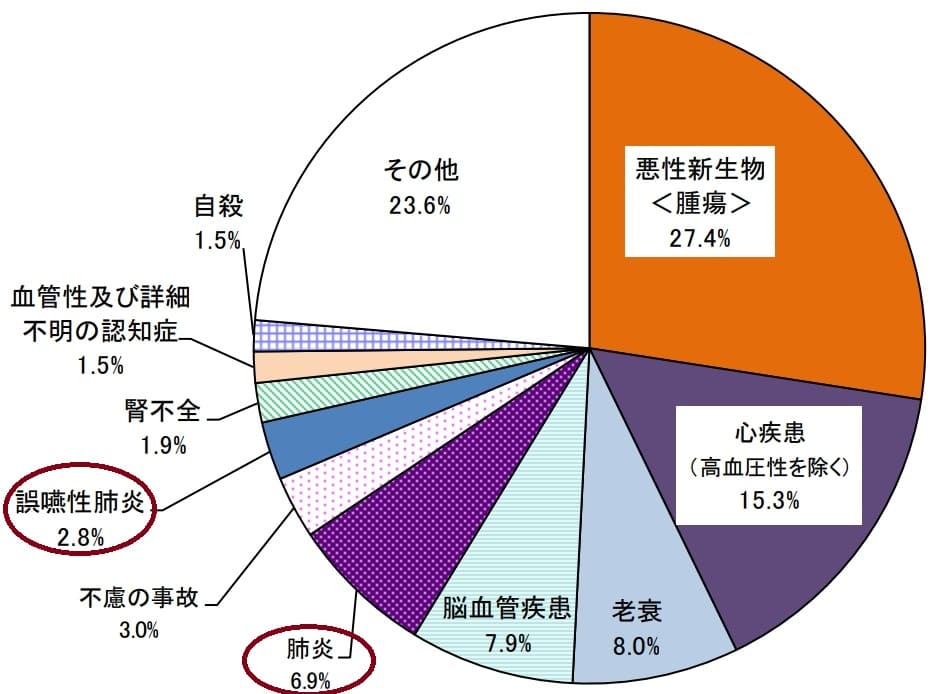
いきなりですが、日本人の病死の原因は多い順から悪性腫瘍(27.4%)、心疾患(15.3%)、肺炎(9.7%、誤嚥性肺炎も合計した場合)、脳血管疾患(7.9%)、腎不全(1.9%)で、肺炎は3位です1。特に高齢化に伴い肺炎が増加傾向にあります(院長が医師国家試験を受けたときは肺炎は4位でしたが、その後増加を続け脳血管疾患と逆転しています)。
今回はそんな肺炎を予防するための2つ肺炎球菌ワクチンに加え、小児用のもう一つの肺炎関連ワクチンについて解説します。
今回解説するワクチン3つ
- ニューモバックスNP®(一番有名な肺炎球菌ワクチンで65歳以上は定期接種、初回のみ公費助成)
- プレベナー13®(小児は定期接種する肺炎球菌ワクチン。成人は任意接種。つい最近(2020年5月29日)のアップデートとして、小児および高齢者以外にも肺炎リスクが高い場合は投与可能となった2)
- Hibワクチン(小児用の感染症ワクチン)
ニューモバックスNP®およびプレベナー13®は製品名です。本文中では単にニューモバックスやプレベナーと記載することもありますのでご留意ください。
肺炎で亡くなる方の96%が65歳以上の高齢者で、65歳以上になると予防接種法によりニューモバックスは定期接種となります。また、2013年以降に生まれたお子さんはプレベナーとHibワクチンを定期接種しています。
定期接種対象のワクチンは各地方自治体から補助金が出ており、かつアレルギーなどがなければこれらワクチン接種が原因と疑われる重篤な副作用も報告されていない事から3、よほどの理由がない限りは接種推奨です。基礎疾患を持っている方も癌患者の方でも安全性は検証されており、またこういった方は肺炎のリスクが高いので、更に強く接種が推奨されます。
この中で小児用の「Hibワクチン」は厳密にいえば肺炎専用のワクチンではありませんが、ワクチンのターゲットになっているインフルエンザ菌b型 (Hib) は、細菌性肺炎菌の起因菌第2位で、髄膜炎という怖い病気を併発するやっかいな細菌です4。
また、肺炎球菌ワクチンは致死率が高いインフルエンザ肺炎(特にインフルエンザウイルス感染に伴う細菌性肺炎)の予防にもなりますので、正しい知識を一緒に勉強してまいりましょう。
新型コロナウイルスの影響もあり、ニューモバックスとプレベナーの両方を接種したいと思われる方もいらっしゃるかもしれませんので、「ブースター効果」を考慮した接種の仕方なども紹介していきます。
4歳までにほぼ義務的に接種するのは2種類
まず小児用から解説していきましょう。
保険適用される上に都道府県の各自治体が補助金を出している小児用の肺炎関連のワクチンは以下の2種類あります。
- 小児用肺炎球菌ワクチン(プレベナー13のこと)
- Hibワクチン(インフルエンザ菌b型へのワクチン)
いずれも接種対象年齢は生後2ヵ月から5歳の誕生日前日、つまり「4歳まで」です。4歳までに国内に住むほとんどのお子さんがこの2つのワクチンを定期接種して肺炎を予防しています。
プレベナーに関しては、2014年から65歳以上の高齢者に適応が拡大されました。また、つい先日の2020年5月29日より更なる適応が追加となり、現在では年齢問わず感染リスクのある全ての方に接種可能です2(ただし、公費補助は小児のみです)。
生後2か月から接種する意味は、生まれたばかりの子は免疫をほとんど持っていないので(※)細菌に感染して肺炎になりやすいからです。お子さんの肺炎は致命傷になりかねないので半義務的(定期接種)にワクチンを接種してもらっています。
※小児はB細胞による液性免疫(細菌感染のときに主に働く免疫)が未発達であり、さらに母親から経胎盤移行した抗体も生後4ヶ月から18ヶ月の間に減退してしまいます。この時期にこれら感染症が多いことが知られています4。
2つの小児用ワクチンをそれぞれ簡単に紹介します。
①小児用肺炎球菌ワクチン
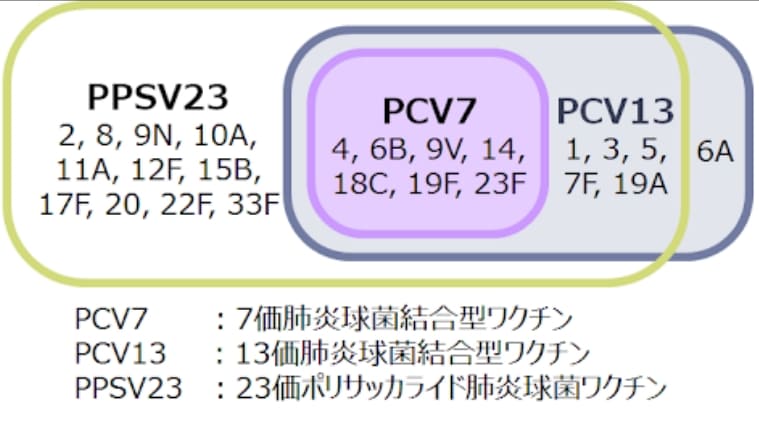
「プレベナー13」という商品名で知られています。「肺炎球菌」と呼ばれる肺炎になりやすい細菌は90種類くらいの菌株があって、その中で小児が感染すると肺炎になって重症化リスクが高い13種類の菌株をターゲットにして作られたワクチンです。
小児向けの肺炎球菌ワクチンが導入されたのが2010年、多くの自治体で公費助成が開始されたのは2011年からですが、スタート当初は7種類の細菌をターゲットにするワクチン(PCV7)を使用していました。2013年11月からターゲットとする細菌を6種類増やして計13種になりました(PCV13)5。
正確には「13価肺炎球菌結合型ワクチン」と言います。我々医師の間ではPCV13と呼ぶことが多いです。このワクチンの特徴として、T細胞に依存した免疫応答を引き起こし、免疫記憶が誘導されます6。そのため、後で出てくるニューモバックスと違い、5年おきの投与は必要ありません。
「私の子は2013年11月より前に接種しているから13種類のほうの小児肺炎球菌ワクチンを接種し直したほうがいいのかしら?」
という疑問が浮かぶかも知れませんが、これはなかなか難しい質問です。そもそも、PCV7からPCV13に切り替わった経緯というのが、
PCV7の接種が普及する事によって、PCV7がカバーする7種の菌株による重症感染症(侵襲性肺炎球菌感染症といいます)は減ったものの、PCV7にカバーされない菌株による侵襲性肺炎球菌感染症が増えた。
といった、血清型置換という現象が起きてしまったからです5。実際、PCV7接種後にPCV13を追加接種した場合、もともとはカバーされていなかった6種の菌株に対する抗体が産生される事が確認されてはいます。
ただし、PCV7は接種済みだがPCV13は接種していない小児というのは、2010年から2013年11月まで生まれで、2020年現在7 – 10歳頃にあたります。侵襲性肺炎球菌感染症の年齢別発生頻度を参照してみると、PCV7すら広く投与されていなかった2006年および2010年時点で、侵襲性肺炎球菌感染症は小児では5歳未満に集中しており、今回注目している7 – 10歳については発症頻度として高くはありません。
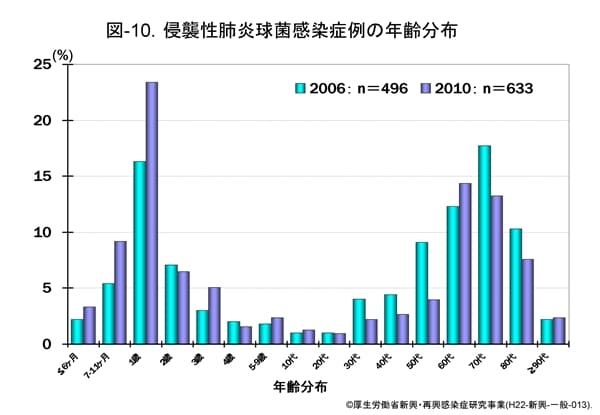
追加接種により抗体は確かに産生されるが、5歳以降の小児では予防接種未でもそもそも発症頻度が高いとは言えない
という事になります。そういった経緯などもあり、PCV7接種後のPCV13の追加接種は日本において公費補助の対象とはなっておりません。
しかしながら、つい先日全年齢の高リスクの方にPCV13の適応が拡大された事2を受けて、免疫不全状態などリスクの高い小児で、かつPCV13未接種であれば任意での追加接種を検討、というのが良いではと考えます。
② Hibワクチン(インフルエンザ菌b型)
厳密には肺炎のワクチンではないのですがインフルエンザ菌b型は肺炎を併発することが少なくない上に、市中肺炎の原因菌の第2位なので、肺炎関連的な位置づけとしてHibワクチンを紹介させていただきます。
※Hibはヒブと読みます
インフルエンザという紛らわしい名前がついていますが、インフルエンザの病原体であるインフルエンザウイルスとインフルエンザ菌は全くの別物です。
インフルエンザ菌がインフルエンザウイルスに感染した患者さんからたまたま見つかり「すわ、これがインフルエンザの病原体じゃないか?」と勘違いされ、後にインフルエンザ感染症の病原体ではないことが判明したものの、そのまんまインフルエンザ菌という細菌名で定着してしまいました。
ただし、「インフルエンザ菌ワクチン」としてしまうとインフルエンザウイルスのワクチンだと勘違いする人が多いので、細菌の正式名であるヘモフィルス・インフルエンザ菌b型の頭文字をとってHibワクチンと日本では呼んでいます。
Hib(インフルエンザ菌b型)は小児が感染すると中耳炎や肺炎、あるいは髄膜炎になって後遺症を残したり、最悪のケースでは亡くなったりする怖い細菌です。
参考までに市中肺炎(街中などで感染する肺炎)における病原菌TOP3は以下になります6。
1位 肺炎球菌
2位 インフルエンザ菌b型(Hib)
3位 マイコプラズマ
お子さんはHibワクチンも定期接種しています
小児用肺炎球菌ワクチン(プレベナー13)同様、住民票を置いている役場から案内が届きますのでHibワクチンは2013年以降に生まれたお子さんであれば定期接種しているはずです。
また、15歳以上になると免疫システムが確立してくるため肺炎で重症化する頻度は低下します。従ってワクチンのことで深刻に考える必要はありません。なお、小児用肺炎球菌ワクチン(プレベナー13)は成人編でもう一回登場します。
上記にあげた2つのお子さん用のワクチンは普通は4回に分けて接種し最初の3回は生後2~5か月の間に集中し、最後の4回目は7か月から1歳の間くらいに接種します。なお、アメリカだとこの2つのワクチンを接種していない場合、州によっては公立学校への登校が許可されないとの事です。
65歳以降になると5年置きに肺炎球菌ワクチンを定期接種する
小児の次は青年から中年あたりの肺炎ワクチンの話をしたいところですが、説明の都合上「65歳以上」の話を先にいたします。
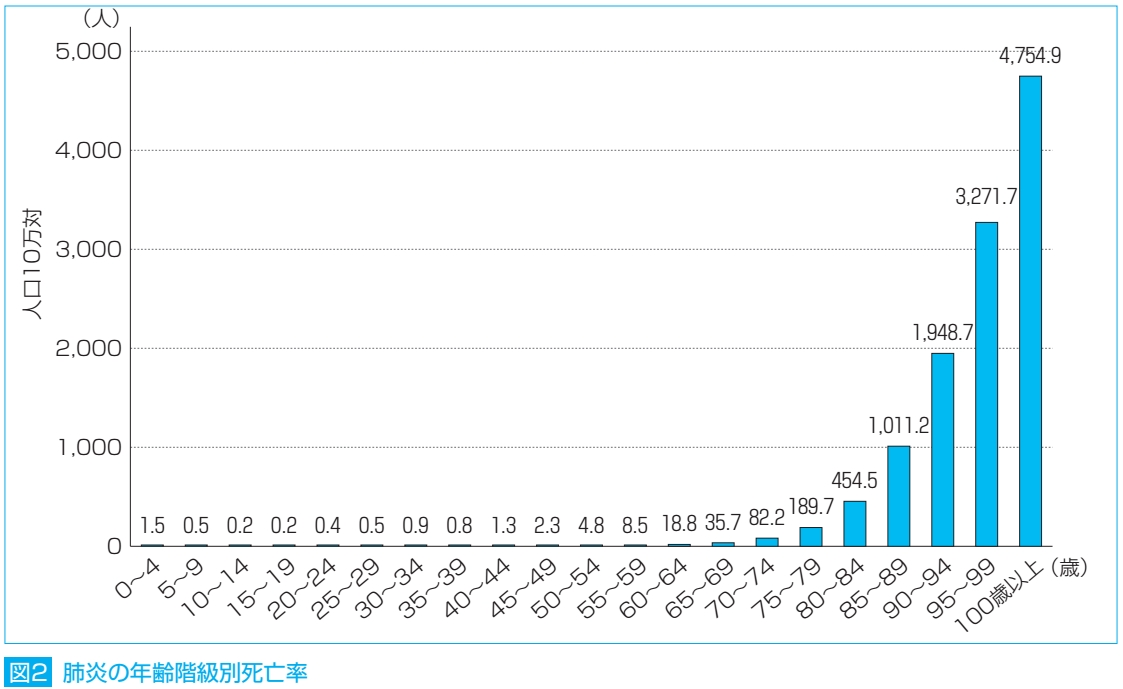
冒頭で書いた通り、肺炎は日本人の死因となる病気の3位を占める1、いわゆる大病です。更に言うと、死亡される方の実に96%が65歳以上の高齢者です。一方で、免疫システムが確立していない5歳未満でもほんの少し死亡率が上がります6。
PPSV23(ニューモバックスNP)を65歳以上は定期接種
肺炎球菌ワクチンで最もメジャーなのがニューモバックス®NPです。

「23価肺炎球菌莢膜ポリサッカライドワクチン」あるいは「23価莢膜多糖体型肺炎球菌ワクチン」という覚えられないし漢字も読めない長い名前が付いていますが、医師の間ではPPSV23とか、単にニューモバックスと呼ぶことが多いです。
※莢膜(きょうまく)と読みます
プレベナーと違い、T細胞に依存しない免疫応答を経て免疫を獲得します(T細胞非依存性とか、B細胞依存性ワクチンといいます。その為小児では免疫をうまく誘導できないとされます)。以下文献6より抜粋
PPSV23は23種類と広範囲の莢膜型をカバーできる反面、免疫機序はB細胞依存性であるため、PCV13よりも免疫効果が低い。一方、PCV13の免疫機序はT細胞を介するために高い免疫効果が期待できる反面、カバーできる莢膜型が13種類と、PPSV23よりも10種類少ない。なお、両ワクチンともに安全性が確立された不活化ワクチンであり、副反応は同等である。
90種類以上ある肺炎球菌の菌株のうち感染確率の高い23種類をターゲットにしており、これらカバーしている菌株に対しての予防効果(発症の削減率)は63.8%、また誤嚥性肺炎に対しても29.4%の予防効果があるとされています6(誤嚥性肺炎の起因菌として、嫌気性菌以外に肺炎球菌が関与が考えられるものがある為8)。
2014年10月1日から65歳以上の方を対象に補助金が(初回のみ)使える定期接種が始まっていますので、65歳以上の方はよほどの理由がない限り接種をおすすめします。
糖尿病など基礎疾患のある方や癌患者の方は特に感染症リスクが高いと考えられ、接種「推奨」です。
65、70、75、80、85、90、、、と5の倍数の年齢時に定期接種
ニューモバックスは65歳以上の方が定期接種対象になりますが、気を付けていただきたいのは接種できる年齢が指定されていることです。
年齢の下一桁が0か5、つまり、65、70、75、80、85、90、95、100、105歳という決まった年齢の時にしか定期接種扱いになりません。かつ、公費補助があるのはこれに該当する年齢の初回接種時のみです。
例えば、66歳とか72歳とか88歳の時に初回接種をしてしまうと公費補助が出ず「任意接種」扱いになってしまいます。任意接種でも保険適用になるので超高額というわけではありませんが、それでも5,000~7,000円くらいの支払いは必要になります。
一度接種すると5年間は効果が持続する事が知られていますので、65歳以降5年ごとの接種を推奨します。
インフルエンザの重症化対策にもなる
肺炎球菌ワクチン(ニューモバックス)はインフルエンザ肺炎に対する予防としても重要な位置を占めています。
インフルエンザなどのウイルスの気道感染を来すと、ウイルスによって気道上皮細胞が強く障害され、二次性の細菌性肺炎を引き起こしやすくなります。かつ、このウイルス感染に続発性に起こる細菌性肺炎の起因菌として、肺炎球菌の割合が高い事が知られています6。
インフルエンザウイルス感染は関連死を含めると毎年1万人の死者を出している大変怖い病気ですので、細菌性肺炎を併発した際に重症化を防ぐ意味でも肺炎球菌ワクチンの接種をおすすめいたします。
インフルエンザワクチンとニューモバックスを同じ日に接種しても副作用が増強することなどは報告されておらず、日本呼吸器学会ではこれらワクチン(インフルエンザ + ニューモバックス)の併用を強く推奨しております6,10。
プレベナーとニューモバックス両方を接種したい場合
ここからは応用編です。
小児編で登場した肺炎球菌ワクチン「プレベナー13」は、実は成人にも有効なワクチンです。2009年以前に生まれている方は基本的に誰も接種していないはずなので5、接種すれば肺炎球菌のうち13種類の菌株9に対する抗体が出来ます。
ともに肺炎球菌ワクチンであるものの、上で出てきた通り
ニューモバックス: 免疫応答はT細胞非依存性
カバーする菌株の種類は多いが免疫効果はプレベナーに比べて低く、免疫記憶が誘導されない為5年おきに投与が必要
プレベナー: 免疫応答はT細胞依存性
カバーする菌株は少ないが免疫効果が高く、免疫記憶が誘導され再投与は必要なし
といった特徴があり、両方を接種することで幅広く肺炎球菌感染に対しての予防効果が期待できます。日本呼吸器学会ガイドライン6より抜粋、※()内は院長補足
PCV13/PPSV23(の併用)については、PCV13の強力な免疫力とPPSV23の高いカバー率を生かした強力な予防効果が期待される。接種医としては、定期接種制度によるPPSV23の接種をまず念頭に置きつつ、PCV13/PPSV23(の併用)も選択出来る。
ただし、やみくもに接種すればいいわけではありませんし、ニューモバックスとプレベナーのダブル接種はアメリカでは推奨されていますが、日本人に対する臨床データが存在しないため日本呼吸器学会では推奨という立場まではとっていない点にご留意ください(上の引用でも、「選択出来る」どまりの記述である事に注目)。
ただし、2つのワクチンは接種による副反応(副作用的なもの)に重篤なものは少ない事が知られており、肺炎球菌による市中肺炎や誤嚥性肺炎(のうち肺炎球菌が関与するもの)を予防できる可能性はありますので
気管支喘息やCOPD、間質性肺炎などのある方や、ステロイド薬や免疫抑制剤を定期的に投与されている方、免疫不全を来すような疾患のある方、そのほか癌や膠原病など、総じて感染リスクの高い方は同時接種を検討いただくのが良い
と考えます。気になるようであればぜひ気軽にご相談ください。
ブースター効果を考慮した場合プレベナーを先に接種すべし
「追加免疫効果」というものがあります。
ワクチンは、言ってしまえば細菌やウイルスに疑似感染して免疫システムを人工的に作り上げるわけですが、短期間の内にもう一度似たようなワクチンを接種して再度疑似感染させると免疫システムがより強化されると言われています。
これをブースター効果(追加免疫効果)と呼んでいます。
プレベナーとニューモバックスの両方を接種したい場合、以下のパターンが推奨です。
- 先にプレベナーを接種
- 半年以降4年以内にニューモバックスを接種
プレベナーは、(イメージ的には)効果は強いけど守備範囲が狭いワクチンです。一方のニューモバックスは効果は強烈ではないけど守備範囲が広いワクチンです。
プレベナーは免疫記憶が誘導されるので一生に一度接種すればOKです。
そして、プレベナーを接種した半年後から4年以内にニューモバックスを接種するとブースター効果が生まれると言われているのです。
「言われている」と断定をさけたのは、アメリカでの臨床試験でそのような結果が出ていてアメリカではプレベナーの後にニューモバックスを接種することを推奨していますが、日本人に対する臨床データがないため6です。
すでにニューモバックスを接種している場合
65歳以上の高齢者の方や、あるいは65歳以下ですでにニューモバックスを接種している方で、「プレベナーも接種したい」という方は以下を参考に接種日を選択してください。
| 65歳以上の方 |
| 前回のニューモバックス接種日から半年後以降次回ニューモバックス定期接種日の7か月前まで |
| 65歳以下の方 |
| 前回ニューモバックスを接種した日から半年以降ならいつでも接種可 |
これ以外にも色んなパターンがありますが、正直複雑で煩わしいですので、気になる方はぜひご相談にいらして下さい。分かり易くかみ砕いて説明いたします。
以上

参考文献
- 厚生労働省政府統計. 平成30年(2018). 人口動態統計月報年計(概)の概況. Accessed June 5, 2020. https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/geppo/nengai18/dl/gaikyou30-190626.pdf
- ファイザー株式会社. プレスリリース2020年. プレベナー13®水性懸濁注 適応追加. Accessed June 5, 2020. https://www.pfizer.co.jp/pfizer/company/press/2020/2020_05_29.html
- 厚生労働省医薬品等安全対策部会安全対策調査会. 子宮頸がん等ワクチン予防接種後副反応検討会. 小児用肺炎球菌ワクチン、ヒブワクチンの安全性の評価結果について. Accessed June 5, 2020. https://www.mhlw.go.jp/stf/houdou/2r985200000167mx-img/2r985200000167oe.pdf
- 厚生労働省ホームページより. ヘモフィルスインフルエンザ菌 b 型(Hib)ワクチンQ&A. <医療従事者用> . Accessed June 5, 2020. https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou/pdf/110228-2.pdf
- Suga S, Chang B, Asada K, et al. Nationwide population-based surveillance of invasive pneumococcal disease in Japanese children: Effects of the seven-valent pneumococcal conjugate vaccine. Vaccine. 2015;33(45):6054-6060. doi:10.1016/j.vaccine.2015.07.069
- 日本呼吸器学会成人肺炎診療ガイドライン2017作成委員会, ed. 成人肺炎診療ガイドライン2017. 日本呼吸器学会; 2017.
- 厚生労働科学研究費補助金「新型インフルエンザ等新興・再興感染症研究事業」. 「重症型のレンサ球菌・肺炎球菌感染症に対するサーベイランスの構築と病因解析,その診断・治療に関する研究. (H22‐新興‐一般‐013)」. Accessed June 5, 2020. http://strep.umin.jp/pneumococcus/case_study.html
- Ishida T, Tachibana H, Ito A, Yoshioka H, Arita M, Hashimoto T. Clinical Characteristics of Nursing and Healthcare-Associated Pneumonia: A Japanese Variant of Healthcare-Associated Pneumonia. Intern Med. Published online 2012:2537-2544. doi:10.2169/internalmedicine.51.7987
- 東京都感染症情報センター. 東京都における侵襲性肺炎球菌感染症由来の肺炎球菌の血清型について. (2013~2015年). Accessed June 10, 2020. http://idsc.tokyo-eiken.go.jp/epid/y2015/tbkj3612/
- 日本呼吸器学会ストップ!肺炎. 医療従事者用/. WEB版. Accessed June 5, 2020. http://fa.jrs.or.jp/guidelines/stop-haien_medical_02.pdf
